Таблица 7. Препараты для профилактического лечения ГБН \ КонсультантПлюс
Таблица 7. Препараты для профилактического лечения ГБН
Уровень убедительности рекомендаций — A (уровень достоверности доказательств — 1a)
Комментарий. Эффект антидепрессантов обусловлен их собственным противоболевым действием вследствие усиления активности антиноцицептивных (противоболевых) систем [4, 7]. Анальгетическое действие антидепрессантов наступает раньше, чем собственно антидепрессивное действие и в меньших дозах.
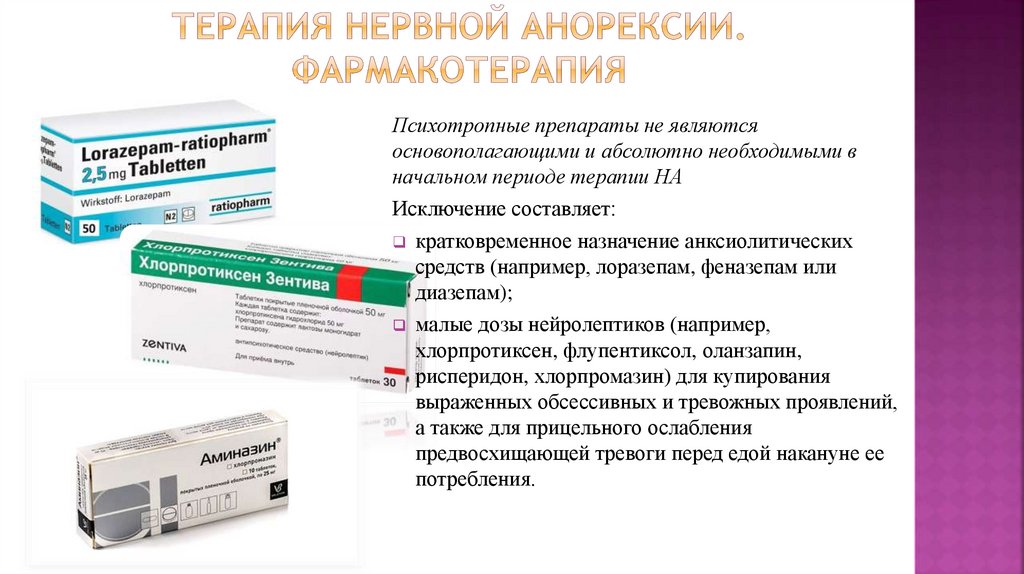
— Рекомендуется амитриптилин (в качестве препарата первого выбора) [2, 3, 8, 10, 12, 20, 23, 27, 28]
Уровень убедительности рекомендаций — A (уровень достоверности доказательств — 1a)
Комментарий. Лечение амитриптилином начинают с небольших доз (5 — 10 мг/сут), затем каждую неделю дозу титруют на 5 — 10 мг/сут до наступления клинической эффективности или появления нежелательных явлений; средняя эффективная доза составляет 30 — 75 мг/сут. Для облегчения переносимости препарата и у пациентов с сопутствующими жалобами на нарушение ночного сна большая часть дозы должна быть принята за 1 — 2 ч до сна. Важно разъяснить пациенту, что хотя амитриптилин является антидепрессантом, он обладает выраженным противоболевым действием и высокой эффективностью при лечении ГБН.
Важно разъяснить пациенту, что хотя амитриптилин является антидепрессантом, он обладает выраженным противоболевым действием и высокой эффективностью при лечении ГБН.
— Рекомендуется миртазапин и венлафаксин (в качестве препаратов второго выбора), и другие три- и тетрациклические антидепрессанты: кломипрамин, мапротилин и миансерин (в качестве препаратов третьего выбора) (таб. 7) [2, 6, 7, 12, 15, 20, 22, 24, 25, 26].
Уровень убедительности рекомендаций — B (уровень достоверности доказательств — 2b)
Комментарий.
1. При отсутствии эффекта через 4 недели от момента достижения максимальной дозы амитриптилина или при его плохой переносимости могут быть использованы миртазапин и венлафаксин.
2. Антидепрессанты группы селективных ингибиторов обратного захвата серотонина (СИОЗС) обладают менее выраженными противоболевыми свойствами и не имеют достаточной доказательной базы при лечении ХГБН, однако лучше переносятся пациентами из-за менее выраженных побочных эффектов. При неэффективности или плохой переносимости основных средств, перечисленных в таблице 6, можно предпринимать попытки лечения этими препаратами в стандартных дозировках. Наиболее целесообразно применение СИОЗС при сочетании ГБН с паническими и/или фобическими расстройствами, при которых этот класс антидепрессантов имеет уровень доказательности A. [Error: Reference source not found]
При неэффективности или плохой переносимости основных средств, перечисленных в таблице 6, можно предпринимать попытки лечения этими препаратами в стандартных дозировках. Наиболее целесообразно применение СИОЗС при сочетании ГБН с паническими и/или фобическими расстройствами, при которых этот класс антидепрессантов имеет уровень доказательности A. [Error: Reference source not found]
3. При выборе антидепрессанта следует учитывать характер сопутствующего коморбидного расстройства (панические атаки, тревожно-фобические нарушения, инсомния, астения и др.). Предпочтение следует отдавать препарату с соответствующим дополнительным лечебным эффектом: анксиолитическим, седативным, гипнотическим, антипаническим, активирующим. Например, при наличии у пациента с ГБН тревожно-фобических нарушений целесообразно применение антидепрессантов с седативным и противотревожным действием (амитриптилин, миртазапин, миансерин, флувоксамин), при ведущих депрессивных и астенических проявлениях — с активирующим действием (флуоксетин), при сенесто-ипохондрических нарушениях целесообразно присоединение к антидепрессанту нейролептических средств (хлорпротиксен, кветиапин, тиоридазин). При более тяжелой степени коморбидных психических нарушений необходима консультация и дальнейшее наблюдение психиатра.
При более тяжелой степени коморбидных психических нарушений необходима консультация и дальнейшее наблюдение психиатра.
— Рекомендуются антиконвульсанты: топирамат 100 мг в сутки в два приема, габапентин 1600 — 2400 мг в сутки (в качестве препаратов резерва при неэффективности или непереносимости антидепрессантов) [2, 12, 28].
Уровень убедительности рекомендаций — B (уровень достоверности доказательств — 2b)
— Рекомендуются миорелаксанты: тизанидин (6 — 8 мг/сут) и толперизон (450 мг/сут) (в качестве дополнительной терапии ХГБН у пациентов с выраженным напряжением перикраниальных мышц) [2, 5, 8, 12, 14, 15].
Уровень убедительности рекомендаций — C (уровень достоверности доказательств — 3)
Комментарий. Длительность терапии миорелаксантами в среднем составляет 2 месяца. Поскольку клинический эффект миорелаксантов наступает быстрее, чем у антидепрессантов, назначение комбинированной терапии (антидепрессант + миорелаксант) может увеличивать приверженность пациентов к лечению.
— Не рекомендуется для профилактики ГБН вазоактивные и ноотропные средства [2, 10, 12, 15, 20, 29].
Уровень убедительности рекомендаций — A (уровень достоверности доказательств — 1a)
Комментарий. Вазоактивные и ноотропные средства не обладают доказанным специфическим действием в профилактике ГБН, однако могут применяться у пациентов с ГБН в качестве дополнительных средств для коррекции легких когнитивных нарушений.
— Рекомендуется модификация образа жизни, в первую очередь — исключение потенциальных триггеров эпизодов ГБН и факторов хронизации заболевания (для повышения эффективности профилактического лечения) [2, 12, 16, 20, 30].
Уровень убедительности рекомендаций — A (уровень достоверности доказательств — 1b)
— Рекомендуется лечение ЛИГБ (при сочетании ХГБН с ЛИГБ), которое включает: поведенческую терапию, отмену препаратов злоупотребления, подбор обезболивающего препарата другой фармакологической группы для купирования ГБ на период отмены, детоксикацию и профилактическое лечение ГБН [2, 10 — 12, 20, 23].
Уровень убедительности рекомендаций — A (уровень достоверности доказательств — 1a)
— Рекомендуется поведенческая терапия (при сочетании ХГБН с ЛИГБ): разъяснение роли злоупотребления обезболивающими препаратами в поддержании/учащении ГБ и необходимости отказа от анальгетиков [2, 11, 12, 21].
Уровень убедительности рекомендаций — A (уровень достоверности доказательств — 1a)
Комментарий. Необходимо объяснить пациенту, что злоупотребление препаратами для купирования эпизодов ГБН способствует учащению болевых эпизодов, и что единственный путь к облегчению ГБ — отмена препарата(ов) злоупотребления. У пациентов с высоким риском ЛИГБ (частота болевых эпизодов около 10 в месяц и около 10 доз, обезболивающих в месяц) предотвращение абузуса с помощью поведенческой терапии более эффективно, чем лечение уже развившейся ЛИГБ.
— Рекомендуется полная или частичная отмена препарата(ов) злоупотребления при сочетании ХГБН с ЛИГБ [2, 10, 11, 12, 20].
Уровень убедительности рекомендаций — A (уровень достоверности доказательств — 1a)
Комментарий. Отмену неопиодных анальгетиков можно проводить в амбулаторных условиях, отмена опиоидов, барбитурат- и бензодиазепин-содержащих анальгетиков — в условиях стационара/дневного стационара. Отмена неопиодных простых и комбинированных анальгетиков может проводиться одномоментно, отмену опиоидов, барбитурат- и бензодиазепин-содержащих анальгетиков лучше проводить постепенно.
Отмену неопиодных анальгетиков можно проводить в амбулаторных условиях, отмена опиоидов, барбитурат- и бензодиазепин-содержащих анальгетиков — в условиях стационара/дневного стационара. Отмена неопиодных простых и комбинированных анальгетиков может проводиться одномоментно, отмену опиоидов, барбитурат- и бензодиазепин-содержащих анальгетиков лучше проводить постепенно.
— Рекомендуется подбор обезболивающего препарата другой фармакологической группы для купирования ГБ на период отмены при сочетании ХГБН с ЛИГБ [2, 11, 12, 20, 23].
Уровень убедительности рекомендаций — C (уровень достоверности доказательств — 3)
Комментарий. Препарат злоупотребления следует заменить на обезболивающее средство другой фармакологической группы, а при его неэффективности — на другой препарат той же фармакологической группы. В качестве симптоматических средств для облегчения ГБ отмены возможно использование НПВП длительного действия напроксена (500 мг/сут) или флупиртина (200 — 300 мг/сут) в течение 3 — 4 недель [2, 12, 23]. Для облегчения тошноты/рвоты — метоклопрамид 10 — 20 мг внутрь, в/м или в свечах.
Для облегчения тошноты/рвоты — метоклопрамид 10 — 20 мг внутрь, в/м или в свечах.
— Рекомендуется детоксикационная терапия при выраженном абузусе (более 15 дней с приемом обезболивающих препаратов в месяц) [2, 10 — 12, 20].
Уровень убедительности рекомендаций — B (уровень достоверности доказательств — 2b)
1. Комментарий. Детоксикация включает: 1. кортикостероиды: дексаметазон раствор для инъекций 4 — 8 мг на 200.0 физиологического раствора внутривенно капельно 7 — 10 дней или преднизолон внутрь (1 г на кг веса), в среднем 60 мг в сутки с постепенным снижением дозы на 5 — 10 мг каждые 3 дня в течение 1 — 2 недель вплоть до отмены — 7 дней; 2. амитриптилин 2,0 мл на 100 мл физиологического раствора внутривенно капельно 7 дней; регидратация: потребление жидкости не менее 2 литров в сутки, инфузии физиологического раствора — 200.0 — 400.0 мл/сут.
Детоксикация позволяет быстро (в течение 7 — 10 дней) уменьшить клинические проявления ЛИГБ, в том числе симптомы периода отмены: тошноту, беспокойство, тревогу, нервозность, нарушение сна.
— Рекомендуется в период отмены и лечения ЛИГБ, чтобы суммарное количество дней с приемом любых обезболивающих не превышало 8 в месяц, а в идеале было бы сведено к минимуму (3 — 5 дней в месяц) [2, 10 — 12, 20].
Уровень убедительности рекомендаций — B (уровень достоверности доказательств — 2b)
— Рекомендуется профилактическая медикаментозная терапия ГБН пациентам с сочетанием ГБН и ЛИГБ. Рекомендуется амитриптилин (25 — 75 мг в сутки в течение 2 — 4 месяцев) у пациентов с ГБН и ЛИГБ [2, 10 — 12, 28].
— Уровень убедительности рекомендаций — B (уровень достоверности доказательств — 2b)
Комментарий. Выбор профилактического лечения при ЛИГБ зависит от исходной формы цефалгии (мигрень или ГБН). После установления исходной формы ГБ — «ГБН» — одновременно с отменой «виновного» препарата и детоксикацией рекомендуется начать профилактическую терапию.
— Рекомендуется другие антидепрессанты при неэффективности амитриптилина (таб. 7) [2, 7, 20, 23, 25, 27].
— Уровень убедительности рекомендаций — B (уровень достоверности доказательств — 2b)
— Рекомендуется бензодиазепины (клоназепам) и нейролептики (хлорпромазин) в качестве других подходов к лечению ЛИГБ при ГБН [2, 7, 23].
Уровень убедительности рекомендаций — C (уровень достоверности доказательств — 3)
ФГБНУ НЦПЗ. ‹‹Аффективные психозы››
Лучше всего разработана методика лечения классического меланхолического синдрома. Как видно из рис. 1, в этом случае показаны трициклические антидепрессанты: прежде всего имипрамин (мелипрамин) и анафранил (хлоримипрамин, кломипрамин). При среднетяжелой и, особенно, при тяжелой депрессии наиболее эффективным является внутривенное (капельное) введение этих препаратов. Создается впечатление, что по силе терапевтического действия анафранил превосходит имипрамин. У больных с тяжелым меланхолическим синдромом, плохо поддающимся медикаментозной терапии, показана ЭСТ, особенно если имеются отчетливые суицидные тенденции.
При неглубоком или среднетяжелом меланхолическом синдроме у соматически ослабленных больных, больных с сердечнососудистой патологией и особенно с глаукомой безопасным и достаточно эффективным средством является пиразидол, который может быть назначен в дозах до 400
450 мг в день. Ингибиторы МАО (ниамид, нуредал) при этом синдроме применяются редко, но если по каким-либо причинам их приходится назначать (резистентность к другим антидепрессантам, противопоказания к ЭСТ и т. п.), то в сочетании с противотревожными препаратами: хлорпротиксеном, тизерцином, меллерилом. При наличии суицидных идей и невозможности обеспечить достаточно надежный надзор приходится назначать антидепрессанты с более сильным транквилизирующим компонентом действия, чем было бы показано, исходя из структуры синдрома. В этих случаях обычно применяется амитриптилин. При такой практике проигрыш в полноте и быстроте терапевтического эффекта компенсируется снижением риска самоубийства.
Ингибиторы МАО (ниамид, нуредал) при этом синдроме применяются редко, но если по каким-либо причинам их приходится назначать (резистентность к другим антидепрессантам, противопоказания к ЭСТ и т. п.), то в сочетании с противотревожными препаратами: хлорпротиксеном, тизерцином, меллерилом. При наличии суицидных идей и невозможности обеспечить достаточно надежный надзор приходится назначать антидепрессанты с более сильным транквилизирующим компонентом действия, чем было бы показано, исходя из структуры синдрома. В этих случаях обычно применяется амитриптилин. При такой практике проигрыш в полноте и быстроте терапевтического эффекта компенсируется снижением риска самоубийства.
Несколько большие трудности встречаются при лечении анергической депрессии. При этом синдроме показаны ниамид (нуредал), транилципромин (трансамин), фенелзин, пертофран (петилил), новерил (см. рис. 1), а также пиразидол и номифензин (аливал) [Морозов Г. В., Руденко Г. М., 1982; Музыченко А. П., 1982]. За рубежом в этих случаях с успехом применяется препарат кантор, который оказался эффективным при неглубоких, циклотимного уровня, эндогенных депрессиях. Кантор, номифензин и некоторые другие препараты, применяемые при анергической депрессии, обладают отчетливыми дофаминергическими свойствами, поэтому при такой форме депрессии можно было бы ожидать хорошего эффекта различных психостимуляторов, обладающих дофаминпозитивным действием, прежде всего амфетаминов, а также препаратов ДОФА.
Кантор, номифензин и некоторые другие препараты, применяемые при анергической депрессии, обладают отчетливыми дофаминергическими свойствами, поэтому при такой форме депрессии можно было бы ожидать хорошего эффекта различных психостимуляторов, обладающих дофаминпозитивным действием, прежде всего амфетаминов, а также препаратов ДОФА.
В литературе имеются сообщения об успешном применении этих лекарственных средств для лечения анергической депрессии, однако наши данные не подтверждают их: в тех случаях, где анергически депрессивный синдром возникал у больных эндогенной депрессией (МДП), что подтверждалось клинической картиной (суточные колебания настроения, своеобразное ощущение витальности), патологическими данными дексаметазонового теста, анамнезом, а у ряда больных и катамнезом, стимуляторы были неэффективными или оказывали кратковременный положительный эффект, нередко затем сменяющийся ухудшением состояния за счет возникновения тревоги.
В тех случаях, где анергия или астенодепрессивный синдром были в рамках невроза или других пограничных состояний или у больных с органическими заболеваниями ЦНС, эти препараты часто оказывали положительное действие. Точно так же лечение больных эндогенной депрессией с анергически-депрессивным синдромом препаратами ДОФА накомом и мадопаром в лучшем случае повышало моторную и, в меньшей степени, психическую активность, не влияя на основные проявления депрессии: ангедонию, потерю интересов, снижение уровня побуждений и др.
Точно так же лечение больных эндогенной депрессией с анергически-депрессивным синдромом препаратами ДОФА накомом и мадопаром в лучшем случае повышало моторную и, в меньшей степени, психическую активность, не влияя на основные проявления депрессии: ангедонию, потерю интересов, снижение уровня побуждений и др.
Трудности в лечении таких состоянии обусловлены тем, что они часто имеют тенденцию к затяжному течению и, несмотря на небольшую глубину, плохо поддаются лечению: применяемые антидепрессанты нередко вызывают отчетливое улучшение, но полностью оборвать депрессивное состояние не удается. Для усиления терапевтического действия антидепрессантов их приходится комбинировать с пирацетамом [Врублевский А. Г. и др., 1982], пиридитолом (энцефаболом) [Жарницкая Д. 3., 1982] и другими общеукрепляющими и энергизирующими средствами. В этих случаях хорошие результаты были получены при применении пирроксана и фентоламина.
Существенные сложности возникают при выборе терапии для больных с тревожной депрессией. В эту категорию попадают три различных по структуре аффективных состояния:
В эту категорию попадают три различных по структуре аффективных состояния:
1. Эндогенная депрессия, протекающая с тревожно-депрессивным синдромом, причем оба компонента синдрома достаточно сильно выражены, тесно связаны между собой и обусловлены биологическими нарушениями в определенных структурах мозга. У таких больных данные дексаметазонового теста оказываются патологическими, а диазепамового депрессивного или промежуточного типа. Лечение именно этих состояний рассматривается в данном разделе.
2. Неглубокие депрессии у людей с резко выраженными чертами тревожной мнительности. В основе заболевания лежит энергическая депрессия, но вызванное ею обострение преморбидных черт личности приводит к тому, что феноменологически болезненное состояние квалифицируется как тревожно-депрессивное. Лечение таких больных должно быть направлено на депрессивно-анергический синдром и включает такие препараты, как ниамид, новерил, пиразидол и др.
3. «Эндогенная» тревога психотического уровня со сниженным настроением. Феноменологически такие больные часто неотличимы от «депрессии с тревогой». Данные дексаметазонового теста в этих случаях нормальные, диазепамового тревожного типа. Таким больным показаны анксиолитики, которые в этих случаях намного эффективнее антидепрессантов. Подробно эти состояния описаны в гл. 10.
Феноменологически такие больные часто неотличимы от «депрессии с тревогой». Данные дексаметазонового теста в этих случаях нормальные, диазепамового тревожного типа. Таким больным показаны анксиолитики, которые в этих случаях намного эффективнее антидепрессантов. Подробно эти состояния описаны в гл. 10.
Наиболее широко применяемым препаратом для лечения тревожной депрессии 1-го типа является амитриптилин. При тяжелой депрессии терапию лучше начинать с парентерального введения, лучше капельного. Обычно оно назначается утром (начиная с 25 мг амитриптилина), а на ночь дается 50 мг внутрь или внутримышечно. При интенсивной тревоге и бессоннице на ночь также назначают хлорпротиксен, тизерцин или меллерил (сонапакс). При отсутствии нежелательных реакций дозы амитриптилина быстро повышают и в течение первых 4
7 дней доводят до 200
300 мг (при трехразовом приеме). При умеренном и среднетяжелом тревожно-депрессивном синдроме можно ограничиться только пероральным приемом, хотя парентеральное введение обеспечивает более быстрое наступление терапевтического действия. При неглубокой депрессии эффективным препаратом оказывается доксепин (синекван): он вызывает очень мало побочных явлений, а его действие отличается гармоничным смягчением всех симптомов, начиная с тревоги. Хорошие результаты получены при применении миансерина.
При неглубокой депрессии эффективным препаратом оказывается доксепин (синекван): он вызывает очень мало побочных явлений, а его действие отличается гармоничным смягчением всех симптомов, начиная с тревоги. Хорошие результаты получены при применении миансерина.
При тяжелой ажитированной депрессии или тревожном ступоре целесообразно начинать терапию с чистых анксиолитиков: больших доз феназепама (3 5 мг), лепонекса (клозапина) 150 300 мг, а при его отсутствии с хлорпротиксена или тизерцина. Такая тактика исключает возможность возникновения раптуса и снижает риск суицидной попытки. Через 2 3 дня после смягчения тревоги, когда собственно депрессивная симптоматика выходит на первый план, назначаются антидепрессанты (обычно амитриптилин). При тяжелой ажитированной депрессии, плохо поддающейся медикаментозной терапии, или при наличии противопоказаний к ней методом выбора следует считать ЭСТ.
Депрессивно-деперсонализационный синдром является наименее курабельным из синдромов эндогенной депрессии. Если деперсонализация значительно выражена и блокирует другие аффективные проявления: тоску и тревогу, антидепрессанты оказываются малоэффективными, так же как и ЭСТ. Кроме того, депрессивные фазы, характеризующиеся этим синдромом, имеют тенденцию к крайне затяжному течению: иногда по нескольку лет, чаще от 6 до 12 мес. Попытки лечить таких больных активирующими антидепрессантами, во-первых, не дают положительных результатов, а во-вторых, могут резко обострить суицидные тенденции или привести к неожиданному взрыву тревоги, после которого деперсонализация углубляется еще больше. К сожалению, в настоящее время легче сказать, как не надо лечить больных с тяжелым депрессивно-деперсонализационным синдромом, чем указать надежный метод терапии.
Если деперсонализация значительно выражена и блокирует другие аффективные проявления: тоску и тревогу, антидепрессанты оказываются малоэффективными, так же как и ЭСТ. Кроме того, депрессивные фазы, характеризующиеся этим синдромом, имеют тенденцию к крайне затяжному течению: иногда по нескольку лет, чаще от 6 до 12 мес. Попытки лечить таких больных активирующими антидепрессантами, во-первых, не дают положительных результатов, а во-вторых, могут резко обострить суицидные тенденции или привести к неожиданному взрыву тревоги, после которого деперсонализация углубляется еще больше. К сожалению, в настоящее время легче сказать, как не надо лечить больных с тяжелым депрессивно-деперсонализационным синдромом, чем указать надежный метод терапии.
Лучшие результаты были получены нами при применении следующей схемы: лечение начинается с больших доз феназепама (5
10, иногда до 15 мг в день) или, в более тяжелых случаях, лепонекса (150
400 мг). Если в результате применения этих препаратов уменьшаются явления деперсонализации и более отчетливо выявляется депрессивная симптоматика, к анксиолитикам добавляют антидепрессанты, также в больших дозах. Уменьшение деперсонализации приводит к повышению терапевтической чувствительности депрессии. Иногда для достижения положительного эффекта требуется несколько дней, иногда недели. Хорошим прогностическим признаком является смягчение или исчезновение деперсонализации после внутривенного введения 30
40 мг диазепама. Положительная реакция на лечение и улучшение данных диазепамового теста чаще наблюдается у женщин.
Уменьшение деперсонализации приводит к повышению терапевтической чувствительности депрессии. Иногда для достижения положительного эффекта требуется несколько дней, иногда недели. Хорошим прогностическим признаком является смягчение или исчезновение деперсонализации после внутривенного введения 30
40 мг диазепама. Положительная реакция на лечение и улучшение данных диазепамового теста чаще наблюдается у женщин.
В тех случаях, когда деперсонализация характеризуется большой длительностью, преобладанием аутопсихической деперсонализации над соматопсихической и, особенно, отсутствием или малой интенсивностью ощущения душевной боли, сопровождающей психическую анестезию, лечение обычно оказывается безрезультатным до спонтанного окончания фазы, а введение диазепама не вызывает облегчения. Так, больному МДП с биполярным течением и тяжелой деперсонализацией, захватывающей не только депрессивную фазу, но распространяющуюся и на светлый промежуток, было введено внутривенно 70 мг диазепама, однако ни сонливости, ни миорелаксации он не ощущал, а психопатологическая симптоматика не подвергалась даже незначительной редукции. Трудности, связанные с лечением деперсонализации, обусловлены незнанием ее патогенеза и, соответственно, отсутствием патогенетических методов терапии.
Трудности, связанные с лечением деперсонализации, обусловлены незнанием ее патогенеза и, соответственно, отсутствием патогенетических методов терапии.
Лекарства, которых следует избегать во время процедур лазерной эпиляции – PAR Laser
[email protected] 12 января 2021 г.
Это не исчерпывающий список всех потенциально фотосенсибилизирующих препаратов.
Acne Meds
лсотретиноин
(аккутан)
третиноин (ретин-А)
противораковое средство
хлорамбуцил
циклофосфамид 90 или флуороузил
дакарбазин 0 Флутамид
Меркаптопурин
Метотрексат
Прокарбазин
Тиогуанин
Винбластин
Антидепрессанты
Амитриптилин
Амоксапин
Кломипрамин
Доксепин
Матипролин
Имипрамин
Фенелзин
Протриптилин
Тразадон
Тримипрамин
Противоэпилептические средства
Седативные, мышечные
Релаксанты
Карбамазепин
Циклобензаприн
Диазепам
Мепробамат
Фенобарбитол
Фенитоин
Антигистаминные средства
Азатадин
Клемастин
Дифенгидрамин
Терфенадин
Трипеленнамин
Антигипертензивные средства
Каптоприл
00dopalitiazem
10 Миноксидил
Нифедипин
Противомикробные препараты
Ципрофлоксацин
Клофазимин
Дапсон
Демеклоциклин
Доксициклин
Эноксацин
Флуцитозин
Гризеафульвин
Кетоконазол
Ломефлоксацин
Метациклин
Миноциклин
Налидиксовая кислота
Нарфлоксацин
Офлоксацин
Окситетрациклин
Пиразинамид
Сульфатные препараты
(Бактрим, Септра,
Тетрациклин)
Битионол Противопаразитарные средства 9000 0 Хлорохин
Пирувиний
памоат
Хинин
Тиабендазол
Нейролептики
Хлорпромазин
Хлорпротиксен
Флуфеназин
Галоперидол
Перфеназин
Прохлорперазин
Прометазин
Тиоридазин
Тиотиксан
Трифлуоперазин
Тиофлупромазин
Тримепразин
Сердечно-сосудистые
Амиодарон
Атенолол
Каптоприл
Дилтиазем
Проранолпин
Дизопирамид 9001
Хинидин
глюконат
Хинидина сульфат
Верапамил
Диуретики
Ацетазоламинд
Амилорид
Бендрофлуметиазид
Бензтиазид
Хлоротиазид
Фуросемид
Гидрохлоротиазид
Гидрофлуметиазид
Метиклотиазид
Металазон
Политиазид
Хинетазон
Трихлорметиазид
Гипогликемические средства
Ацетогексамид
Хлорпропамид
Глипизид
Толазамид
Толазамид
НПВП
Диклофенак
Фенопрофен
Флурбипрофен
Индометацин
Кетопрофен
Меклофенамат
Напроксен
Фенилбутазон
Пироксикам
Сулиндак
Прочие
Масло бергамота
Масла цитрона,
лаванда, лайм,
сандаловое дерево
бензокаин
клофибрат
оральные контрацептивы
этретинат
соли золота
гексахлорофен
ловастатин
зверобой
03
перфеназин
Перфеназин — типичный антипсихотический препарат. Химически он классифицируется как пиперазинилфенотиазин. Он использовался в клинической практике на протяжении десятилетий.
Химически он классифицируется как пиперазинилфенотиазин. Он использовался в клинической практике на протяжении десятилетий.
Перфеназин в 10-15 раз сильнее хлорпромазина; таким образом, перфеназин считается сильнодействующим нейролептиком. В эквивалентных дозах имеет примерно одинаковую частоту и выраженность ранних и поздних экстрапирамидных побочных эффектов по сравнению с галоперидолом.
Дополнительные рекомендуемые знания
Содержимое
|
Фармакокинетика
Биодоступность при пероральном приеме составляет примерно 40%, а период полувыведения составляет от 8 до 12 часов (до 20 часов), и обычно его принимают в 2 или 3 приема каждый день. Можно давать две трети суточной дозы перед сном и одну треть во время завтрака, чтобы максимизировать снотворное действие в течение ночи и минимизировать дневной седативный эффект и гипотензию без потери терапевтической активности. Он имеет высокую частоту ранних и поздних экстрапирамидных побочных эффектов (поздняя дискинезия).
Он имеет высокую частоту ранних и поздних экстрапирамидных побочных эффектов (поздняя дискинезия).
Использование
Перфеназин является сильнодействующим типичным нейролептиком для лечения психотических пациентов (например, пациентов с шизофренией) и пациентов с маниакальными фазами биполярного расстройства.
В низких дозах может использоваться для лечения ажитированных депрессивных пациентов (вместе с антидепрессантом). Существуют фиксированные комбинации перфеназина и трициклического антидепрессанта амитриптилина в различных весовых пропорциях (см. Этрафон® ниже). Такие комбинации никогда не должны использоваться без разбора. При лечении депрессии перфеназин следует отменить так быстро, как позволяет клиническая ситуация. Перфеназин не обладает внутренней антидепрессивной активностью. Есть исследования, показывающие, что использование перфеназина вместе с флуоксетином (Prozac®) у пациентов с психотической депрессией является наиболее перспективным, хотя флуоксетин влияет на метаболизм перфеназина, вызывая более высокие уровни перфеназина в плазме и более длительный период полувыведения. В этой комбинации сильное противорвотное действие перфеназина ослабляет вызванную флуоксетином тошноту/рвоту, а также начальное возбуждение, вызванное флуоксетином. Оба действия могут быть полезны для многих пациентов.
В этой комбинации сильное противорвотное действие перфеназина ослабляет вызванную флуоксетином тошноту/рвоту, а также начальное возбуждение, вызванное флуоксетином. Оба действия могут быть полезны для многих пациентов.
Перфеназин использовался в низких дозах в качестве «нормального» или «малого» транквилизатора у пациентов с известной зависимостью от наркотиков или алкоголя в анамнезе, практика, которая в настоящее время настоятельно не рекомендуется (предпочтительно антидепрессант, такой как доксепин). Кратковременная терапия тошноты/рвоты и головокружения по разным причинам является еще одним краткосрочным показанием (от дней до недель).
Перфеназин также обладает седативными и анксиолитическими свойствами, что делает его особенно полезным для лечения ажитированных психотических пациентов, а в высоких дозах (до 100 мг в день) для пациентов с опасной для жизни (фебрильной) кататонией, состоянием, при котором больной крайне возбужден, но не может выразить себя. В этой ситуации перфеназин можно применять вместе с электросудорожной терапией и коррекцией электролитно-жидкостного баланса в организме.
Важным показанием не по прямому назначению является краткосрочное лечение гиперемезиса беременных; состояние, при котором беременные испытывают сильную тошноту и рвоту. Эта проблема может стать достаточно серьезной, чтобы поставить под угрозу жизнь будущего ребенка. Поскольку не было доказано, что перфеназин обладает тератогенным действием и действует очень хорошо, его иногда назначают перорально в минимально возможной дозе.
Побочные эффекты
Являясь представителем нейролептиков фенотиазинового типа, перфеназин в целом разделяет все аллергические и токсические побочные эффекты хлорпромазина. По-видимому, он имеет более низкую частоту аллергических кожных реакций, холестатического поражения печени и лейкопении по сравнению с хлорпромазином. Точно так же снижается склонность к увеличению веса и снижается риск резистентности к инсулину. До сих пор не сообщалось о поражении глаз и сетчатки глаз, но возможно развитие закрытоугольной глаукомы.
Как и в случае с другими сильнодействующими типичными наркотиками, подавление положительных симптомов (ажитация, параноидальные мысли, галлюцинации и бред) гораздо более выражено, чем улучшение отрицательных симптомов (эмоциональная и социальная изоляция и т. д.)
д.)
При использовании из-за сильного противорвотного или антивертигнозного действия в случаях сопутствующей черепно-мозговой травмы он может затруднить клиническое течение и помешать диагностике.
Составы
Продается под торговыми марками Трилафон® и Этрафон® (содержит фиксированные дозы амитриптилина). В Европе торговая марка Decentan® указывает на тот факт, что перфеназин примерно в 10 раз более эффективен, чем хлорпромазин. Обычными пероральными формами являются таблетки (2, 4, 8, 16 мг) и жидкий концентрат (4 мг/мл).
Раствор «Перфеназин для инъекций USP» предназначен для глубокой внутримышечной (в/м) инъекции пациентам, которые не желают принимать пероральные препараты или если пациент не может глотать. Благодаря лучшей биодоступности инъекции достаточно двух третей первоначальной пероральной дозы. Частота гипотензии, седативного эффекта и экстрапирамидных побочных эффектов может быть выше по сравнению с пероральным лечением. Внутримышечные инъекции подходят в течение нескольких дней, но пероральное лечение следует начинать как можно раньше.
Во многих странах существуют депо-формы перфеназина (в виде перфеназина энантата). Одна инъекция действует от 1 до 4 недель в зависимости от дозы депо-инъекции. Депо-формы перфеназина не следует использовать на начальном этапе лечения, так как при этой форме редко встречающийся злокачественный нейролептический синдром может стать более тяжелым и неконтролируемым. Экстрапирамидные побочные эффекты могут быть несколько уменьшены благодаря постоянным уровням в плазме во время депо-терапии. Кроме того, соблюдение пациентом обязательного режима, так как многие пациенты не принимают пероральные препараты, особенно если они чувствуют себя лучше после достижения улучшения состояния при психозе.
Взаимодействия
Флуоксетин вызывает более высокие уровни в плазме и более длительный период полувыведения перфеназина, поэтому может потребоваться снижение дозы перфеназина.
Перфеназин усиливает центральное депрессивное действие препаратов с такой активностью (транквилизаторов, барбитуратов, наркотических, антигистаминных, безрецептурных противорвотных средств и др.