ПРИМЕНЕНИЕ КЛАССИФИКАЦИИ РОБСОНА ДЛЯ АНАЛИЗА РАБОТЫ АКУШЕРСКОГО СТАЦИОНАРА 3 УРОВНЯ И ПОИСКА ПУТЕЙ СНИЖЕНИЯ ЧАСТОТЫ КЕСАРЕВА СЕЧЕНИЯ | Гурьев
ПРИМЕНЕНИЕ КЛАССИФИКАЦИИ РОБСОНА ДЛЯ АНАЛИЗА РАБОТЫ АКУШЕРСКОГО СТАЦИОНАРА 3 УРОВНЯ И ПОИСКА ПУТЕЙ СНИЖЕНИЯ ЧАСТОТЫ КЕСАРЕВА СЕЧЕНИЯ
Гурьев Д.Л.,
Троханова О.В., Гурьева М.С., Абдуллаева Х.Г., Кабанов И.В., Гурьева Д.Д.
ГБУЗ ЯО «Областной
перинатальный центр», Ярославский
государственный медицинский университет, г. Ярославль,
Россия
ПРИМЕНЕНИЕ
КЛАССИФИКАЦИИ РОБСОНА ДЛЯ АНАЛИЗА РАБОТЫ АКУШЕРСКОГО СТАЦИОНАРА 3 УРОВНЯ И
ПОИСКА ПУТЕЙ СНИЖЕНИЯ ЧАСТОТЫ КЕСАРЕВА СЕЧЕНИЯ
Цель – ретроспективный анализ работы ГБУЗ ЯО «Областной перинатальный центр»
(ЯОПЦ) в 2012 и 2017 годах
с использованием 10-ти групповой классификации Робсона для поиска путей
снижения частоты кесарева сечения в стационаре 3 уровня.
Материал и методы.
Ретроспективный анализ историй родов пациенток ГБУЗ ЯО «Областной перинатальный
центр» в 2012 и 2017 гг.
по 10-групповой классификации Робсона. Всего было проанализировано 7629 историй
родов, из которых 3605 за 2012 год (из 4081 родивших – 88,3 %) и
4024 за 2017 год (из 4284 родивших – 93,9 %).
Результаты. В 2017 году в
сравнении с 2012-м в ЯОПЦ не произошло увеличения частоты абдоминального
родоразрешения за счет достоверного ее снижения в группах 1, 2 и 4, и
недостоверного снижения в группе 3. Тщательный отбор пациенток на
программированные роды позволил, с одной стороны, обеспечить максимальную
частоту консервативного родоразрешения при программированных родах (группы №№ 2
и 4), а с другой стороны, свести к минимуму оперативное родоразрешение в
группах со спонтанным развитием родовой деятельности (группы №№ 1 и 3). За
счет тщательного отбора пациенток для влагалищных родов рубцом на матке
произошло снижение частоты абдоминального родоразрешения в группе 5, что также
внесло свой вклад в сдерживании роста частоты операции кесарева сечения (КС) в
ЯОПЦ.
Выводы. Классификация Робсона
позволяет проанализировать частоту КС в группах в динамике и найти пути ее
снижения в акушерском стационаре 3 уровня. Наибольшее влияние на общую
частоту КС в перинатальном центре оказывает доля абдоминального родоразрешения
в группах одноплодных доношенных беременностей в головном предлежании, в том
числе с анамнезом КС (группы №№ 1, 2, 3, 4 и 5).
Ключевые слова: Классификация
Робсона; кесарево сечение; стационар 3 уровня; программированные роды;
рубец на матке
Guriev
D.L., Trokhanova O.V., Gurieva M.S., Abdullaeva Kh.G., Kabanov I.V., Gurieva D.D.
Regional Perinatal Center, Yaroslavl State Medical University, Yaroslavl, Russia
APPLYING OF ROBSON CLASSIFICATION FOR THE ANALYSIS OF THE WORK OBSTETARY
HOSPITAL 3 LEVEL AND SEARCHING FOR WAYS
TO REDUCE FREQUENCY OF THE CAESAREAN
SECTION
The goal of our work was a retrospective analysis of work of the
regional perinatal center in 2012 and 2017 using Robson’s 10 group
classification to find ways to reduce caesarean section rate in inpatient level 3.
Material and methods. A retrospective analysis of the delivery histories of patients of the
State Healthcare Institution «Regional Perinatal Center» in 2012 and 2017 for
the 10-group Robson classification. A total of 7629 delivery histories
were analyzed, of which 3605
in 2012 (out of 4,081 delivery – 88.3 %) and 4024 in 2017 (out of 4284 delivery
– 93.9 %).
Main provisions. In 2017, compared with 2012, there was no increase in the frequency of
caesarean section in regional perinatal center due to its significant decrease
in groups 1, 2 and 4, and an unreliable decrease in group 3. Careful selection
of patients for timely delivery allowed, on the one hand, to ensure maximum
frequency conservative delivery in timely delivery (groups No. 2 and 4),
and on the other hand, to minimize abdominohysterotomy in groups with
spontaneous delivery (groups No. 1 and 3). Due to the careful selection of
patients for vaginal delivery with a scar on the uterus, there was a decrease
in the frequency of abdominohysterotomyin group 5, which also contributed to
curbing the increase in the frequency of Caesarean section (CS) in Regional
perinatal center.
Results. The
Robson classification allows you to analyze
frequency of CS in groups in dynamics and find ways to reduce it in
obstetric hospital level 3. The share of abdominal delivery in groups of
maturesignificant with cranial presentation including those with a history of
CS (groups No. 1, 2, 3, 4 and 5), has the greatest impact on the overall
frequency of CS in the perinatal center.
Key words: Robson classification; Caesarean section; hospital 3-level; timely
delivery; uterine scar
Корреспонденцию адресовать:
ГУРЬЕВ Дмитрий
Львович
150042, г. Ярославль, Тутаевское ш., д. 31в, ГБУЗ ЯО
Областной перинатальный центр
Тел.: 8 (4852) 78-81-02
E-mail: [email protected]
Сведения об авторах:
ГУРЬЕВ Дмитрий
Львович
канд. мед. наук, главный врач, ГБУЗ ЯО ОПЦ, г. Ярославль, Россия
Ярославль, Россия
E-mail: [email protected]
ТРОХАНОВА Ольга Валентиновна
доктор
мед. наук, профессор, кафедра акушерства и гинекологии, ФГБОУ ВО ЯГМУ Минздрава
России, г. Ярославль, Россия
ГУРЬЕВА Марина Сергеевна
канд. мед. наук, заместитель директора
по КЭР, ГБУЗ ЯО ОПЦ, г. Ярославль,
Россия
АБДУЛАЕВА Ханум Гахрамановна
врач
акушер-гинеколог, акушерское отделение, ГБУЗ ЯО ОПЦ, г. Ярославль, Россия
КАБАНОВ Иван Владимирович
студент IV курса лечебного факультета, ФГБОУ ВО ЯГМУ Минздрава России, г. Ярославль, Россия
ГУРЬЕВА Дарья
Дмитриевна
студентка III курса лечебного факультета, ФГБОУ ВО ЯГМУ Минздрава
России, г. Ярославль, Россия
E-mail: [email protected]
Information about authors:
GURYEV Dmitry Lvovich
candidate of medical
sciences, chief physician, Regional Perinatal Center, Yaroslavl, Russia
E-mail: d_guriev@mail. ru
ru
TROKHANOVA Olga Valentinovna
doctor of
medical sciences, professor, department of obstetrics and gynecology, Yaroslavl
State Medical University, Yaroslavl, Russia
GURIEVA Marina Sergeevna
candidate of medical
sciences, deputy director, Regional Perinatal Center, Yaroslavl, Russia
ABDULAEVA Khanum Gahramanovna
obstetrician-gynecologist, obstetric department, Regional Perinatal Center,
Yaroslavl, Russia
KABANOV Ivan Vladimirovich
4rd year student
of the medical faculty, Yaroslavl State Medical University, Yaroslavl, Russia
GURIEVA Daria Dmitrievna
3rd year student of
the medical faculty, Yaroslavl State Medical University, Yaroslavl, Russia
E-mail: [email protected]
В течение последних двух десятилетий цивилизованный
мир столкнулся с проблемой драматичного роста частоты кесарева сечения (КС).
Так, в США, начиная с 1985 года, доля этой операции в структуре
родоразрешенных женщин постоянно увеличивается и в настоящее время снижение частоты КС в этой стране считается
важнейшей задачей для акушеров-гинекологов и организаторов здравоохранения
[1]. В Австралии с
2000 по 2013 год удельный вес абдоминальных родоразрешений возрос с 23,3 %
до 33 %, соответственно. При этом, по-мнению авторов, превышение его уровня на 9-16 % не
ассоциируется со снижением материнской и неонатальной смертности [2]. В 2015 году
ВОЗ объявила, что увеличение частоты КС более 10 % не связано со снижением
материнской и неонатальной смертности и эта операция должна выполняться только
по строгим медицинским показаниям [3].
Среди факторов, которые способствуют
росту частоты КС, следует выделить, прежде всего, увеличение среднего возраста
рожающих женщин, ожирение, а также немедицинские проблемы, среди которых
ведущую роль играет возрастающее число судебных исков в отношении
акушеров-гинекологов [4]. Во многих
Во многих
странах растет озабоченность акушеров-гинекологов по поводу возрастающей
частоты отдаленных осложнений после одной или нескольких операций КС, таких как
врастание плаценты, задержка плаценты в матке после родов и разрыв матки с
возможной последующей гистерэктомией [2].
В Российской Федерации частота КС за
последние 5 лет (с 2012 по 2017 год) выросла с 23,4 % до 28,1 %,
причем в 14 регионах страны она превысила 30 % [5]. Следует отметить, что, по данным
официальной статистики Минздрава РФ, не существует какой-либо корреляции между
уровнем младенческой смертности и частотой КС в регионах страны. Так, при
частоте КС в 2017 году выше 30 % в ряде территорий РФ по итогам 2017 года,
младенческая смертность в них сохранялась на уровне выше среднероссийского (более
5,5 ‰) (Брянская, Орловская, Ростовская, Тульская области, Алтайский и
Красноярский края).
Еще в 2001 году M. Robson предложил
оценивать работу акушерских стационаров по 10-групповой классификации, что
позволяет анализировать частоту КС в каждой группе, сравнивать ее с другими
стационарами и находить пути снижения доли абдоминального родоразрешения [6]. В 2015 году данная
В 2015 году данная
классификация была одобрена ВОЗ, которая рекомендовала ее использование в
различных акушерских клиниках [7]. В
2016 году FIGO рекомендовала
классификацию Робсона в качестве глобального стандарта для оценки, мониторинга
и сравнения показателей КС в учреждениях здравоохранения с течением времени и
между учреждениями [8].
Целью нашей работы был
ретроспективный анализ работы ГБУЗ ЯО
«Областной перинатальный центр» в 2012 и 2017 годах с использованием 10-ти
групповой классификации Робсона для поиска путей снижения частоты кесарева
сечения в стационаре 3 уровня.
Задачи исследования:
Сравнить результаты работы ГБУЗ ЯО «Областной
перинатальный центр» в 2012 и 2017 годах в соответствии с 10-ти групповой
классификацией Робсона.
Определить динамику количества пациенток в группах и
частоту КС в них в 2012 и 2017 гг и объяснить ее причины.
Определить группы с наибольшим и наименьшим влиянием
на общую частоту кесарева сечения в стационаре 3 уровня и, таким образом,
установить резервы снижения абдоминального родоразрешения.
МАТЕРИАЛ И МЕТОДЫ ИССЛЕДОВАНИЯ
Проведен ретроспективный анализ историй
родов пациенток ГБУЗ ЯО «Областной перинатальный центр» в 2012 и 2017 годах
путем внесения каждой пациентки в одну из групп 10-групповой классификации
Робсона. В соответствии с принципом классификации каждая пациентка могла
попасть только в одну группу.
Всего было проанализировано 7629 историй
родов, из которых 3605 за 2012 год (из 4081 родивших – 88,3 %) и
4024 за 2017 год (из 4284 родивших – 93,9 %).
10-групповая классификация Робсона
приведена в таблице 1.
Таблица 1. 10-групповая
классификация Робсона
Table 1. Robson’s
10-group classification
|
Группы
|
ХАРАКТЕРИСТИКА
|
|
1
|
Роды первые,
|
|
2
|
Роды первые
|
|
3
|
Роды
|
|
4
|
Роды
|
|
5
|
Роды
|
|
6
|
Роды первые,
|
|
7
|
Роды
|
|
8
|
Многоплодная
|
|
9
|
Одноплодная
|
|
10
|
Одноплодная
|
Для статистической обработки полученных
данных использовали пакет прикладных программ STATISTICA 10
для непараметрических критериев. Достоверным считались различия при р ˂ 0,05.
Достоверным считались различия при р ˂ 0,05.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Количественный состав каждой группы и ее
доля от общего родоразрешенных в течение года в 2012 и 2017 годах приведены
в таблице 2. Из представленных данных видно, что в 2017-м году, в сравнении с
2012-м, произошло достоверное снижение доли родоразрешенных пациенток в 1-й и
3-й группах – это наиболее многочисленные группы перво- или повторнородящих
женщин с доношенной одноплодной беременностью в головном предлежании плода, без
рубца на матке и со спонтанно начавшейся родовой деятельностью.
Таблица 2. Распределение
родоразрешенных женщин по группам классификации Робсона
Table 2. Distribution of gender-specific women by Robson classification groups
|
Группа
|
2012
|
2017
|
р
| ||
|
Количество
|
Доля от общего
|
Количество
|
Доля
| ||
|
1
|
1287
|
35,7
|
773
|
19,2
|
0,005
|
|
2
|
270
|
7,5
|
699
|
17,4
|
0,005
|
|
3
|
1105
|
30,7
|
1015
|
25,2
|
0,005
|
|
4
|
207
|
5,7
|
668
|
16,6
|
0,005
|
|
5
|
188
|
5,2
|
264
|
6,5
|
0,02
|
|
6
|
72
|
2,0
|
67
|
1,7
|
> 0,05
|
|
7
|
48
|
1,4
|
75
|
1,9
|
> 0,05
|
|
8
|
69
|
1,9
|
97
|
2,4
|
> 0,05
|
|
9
|
23
|
0,6
|
28
|
0,7
|
> 0,05
|
|
10
|
336
|
9,3
|
338
|
8,4
|
> 0,05
|
|
ВСЕГО
|
3605
|
100
|
4024
|
100
|
|
При этом количество и доля пациенток во
2-й и 4-й группах достоверно выросла. Это перво- или повторнородящие женщины с
Это перво- или повторнородящие женщины с
доношенной одноплодной беременностью в головном предлежании плода без рубца на
матке при плановой индукции родов или плановом КС. Такая динамика в группах
связана с изменением тактики ведения беременных высокой группы риска и отбором
женщин на программированное родоразрешение либо путем индукции родов, либо
путем планового КС, не дожидаясь развития у них регулярной родовой
деятельности. Основной контингент групп № 2 и № 4 в Перинатальном
центре – это беременные с гестационным сахарным диабетом, гипертензивными
расстройствами, внутриутробной задержкой роста плода, а также с другими
состояниями высокого риска, требующими родоразрешения по достижении срока
доношенной беременности. Мы согласны с мнением Рудзевич А.Ю. и соавт. [9], которые считают, что
численность групп № 2 и № 4 всегда должна быть больше в перинатальном
центре, в сравнении со стационарами 2 группы. Также авторы указывают на
то, что анализ частоты КС в этих группах должен проводиться постоянно вместе с
оценкой протоколов ведения осложнений, требующих планового родоразрешения или
проведения индукции родов.
Достоверный рост удельного веса пациенток
в 5 группе связан с увеличением в популяции числа беременных с анамнезом КС.
В других группах достоверных отличий доли пациенток в 2012 и 2017 годах не
отмечено.
Количество и процент операции кесарева
сечения в каждой группе в 2012 и 2017 годах приведены в таблице 3.
Таблица 3. Распределение
операции кесарева сечения по группам классификации Робсона
Table 3. Distribution of cesarean section by Robson classification groups
|
Группа
|
2012
|
2017
|
р
| ||
|
Количество КС
|
% КС в группе
|
Количество КС
|
% КС в группе
| ||
|
1
|
135
|
10,5
|
48
|
6,2
|
0,002
|
|
2
|
67
|
24,8
|
126
|
18,0
|
0,02
|
|
3
|
50
|
4,5
|
30
|
3,0
|
> 0,05
|
|
4
|
42
|
20,3
|
74
|
11,1
|
0,001
|
|
5
|
150
|
79,8
|
168
|
63,6
|
0,001
|
|
6
|
36
|
50
|
45
|
67,2
|
> 0,05
|
|
7
|
18
|
37,5
|
45
|
60,0
|
0,02
|
|
8
|
18
|
26,1
|
31
|
32,0
|
> 0,05
|
|
9
|
22
|
95,7
|
27
|
96,4
|
> 0,05
|
|
10
|
80
|
23,8
|
88
|
26,0
|
> 0,05
|
|
ВСЕГО
|
618
|
17,1
|
682
|
16,9
|
|
В 2017 году в сравнении с 2012-м в
Областном перинатальном центре не произошло увеличения частоты абдоминального
родоразрешения, несмотря на ее рост как в Ярославской области на 22 % (с
11,6 % в 2012 году до 14,1 % в 2017-м), так и в Российской
Федерации на 20 % (с 23,4 % в 2012 году до 28,1 % в 2017-м).
Частоту КС в Перинатальном центре в 2017 году удалось сохранить на уровне
2012 года за счет достоверного ее снижения в группах 1, 2 и 4, и
недостоверного снижения в группе 3. Тщательный отбор пациенток на
программированные роды позволил с одной стороны обеспечить максимальную частоту
консервативного родоразрешения при программированных родах (группы № 2 и № 4),
а с другой стороны свести к минимуму оперативное родоразрешение в группах со
спонтанным развитием родовой деятельности (группы № 1 и № 3).
С
учетом возрастающего числа беременных с рубцом на матке, снижение частоты абдоминального
родоразрешения в группе 5 также внесло свой вклад в сдерживание роста частоты КС. Повышение доли влагалищных родов у
женщин с рубцом на матке произошло за счет тщательного отбора пациенток
для влагалищных родов с учетом толщины нижнего сегмента, показаний для
предыдущей операции КС, ее давности, предполагаемой массы плода, индекса массы
тела беременной, а также снижения необходимости родовозбуждения и родоусиления
у данной категории пациенток.
Важным фактором, сдерживающим частоту КС
в группах 1-5 в стационаре 3 уровня, является снижение числа родов крупным
плодом. Так, в 2013 году в перинатальном центре количество таких родов
составляло 2230, тогда как в 2017-м всего 1404. Снижение рождений детей массой
более 4000 г достигнуто за счет внедрения в практику Ярославской области федеральных
клинических рекомендаций по гестационному сахарному диабету [10].
В группах 6, 8 и 10 отмечен
недостоверный рост частоты КС. Единственная группа, в которой зарегистрировано его
достоверное увеличение в 2017 году в сравнении с 2012-м, – это группа 7,
которая включала в себя повторонородящих с тазовым предлежанием плода, в том
числе с рубцом на матке. В федеральных клинических рекомендациях «Тазовое
предлежание плода (ведение беременности и родов)» [11] одним из показаний к КС является отказ женщины от
самостоятельных родов при тазовом предлежании. Беременные активно пользуются
данным правом, что не позволяет акушерам-гинекологам, даже при наличии условий
для консервативного родоразрешения при тазовом предлежании, выбрать тактику
вагинальных родов. Несмотря на возрастание частоты КС в особых акушерских
Несмотря на возрастание частоты КС в особых акушерских
ситуациях (группы № 6, № 7, № 8), с учетом их малочисленности,
значимого их влияния на общую частоту абдоминального родоразрешения в нашей
клинике не установлено. Важно помнить, что новорожденные из группы 10 могут
оказать существенное влияние на младенческую заболеваемость и смертность,
поэтому у женщин с преждевременными родами высока доля плодовых показаний к КС,
хотя сами по себе преждевременные роды не означают обязательное абдоминальное
родоразрешение.
Рудзевич А.Ю. и соавт. [9] продемонстрировали,
что основным резервом для снижения случаев оперативных родов являются группы №№ 1,
2, 3 и 4. Авторам удалось выявить резерв сокращения частоты кесарева сечения в
улучшении применения методов индукции родов и родоусиления, а также повышения
качества трактовки КТГ.
По мнению M. Nakamura-Pereira и соавт. [3], только группы
1 и 2 могут служить основным резервом для снижения частоты КС. В Бразилии в
В Бразилии в
течение 10-месячного периода применения классификации Робсона общий показатель
КС в группах 1 и 2 продемонстрировал снижение общей частоты КС в них с 34,6 %
до 13,5 %. Авторы сообщили об отсутствии изменений по шкале Апгар менее 7 баллов
на 5 минуте и перинатальной смертности за этот период.
В
Швеции после применения классификации Робсона частота КС в группе 1 снизилась с
10,1 % в 2006 году до 3,1 % в 2015 году. Никаких изменений в исходах у
новорожденных не наблюдалось [8].
В некоторых
клиниках США, при сравнении результатов работы по классификации Робсона в 2012
и 2014 годах, частота абдоминального родоразрешения достоверно снизилась в
1-й группе с 26,4 % до 18,8 %. При этом в 5 группе изменения
частоты КС не произошло [8]. Последний факт, по-нашему мнению, может быть
связан с постепенной утратой американскими акушерами практических навыков по
ведению родов у женщин с рубцом на матке.
ЗАКЛЮЧЕНИЕ
Доля КС в структуре родоразрешений в
Областном перинатальном центре в 2012 и 2017 годах не изменилась, при этом
наибольшую динамику за данный период времени она претерпела в группах
одноплодных доношенных беременностей в головном предлежании плода при
спонтанном развитии родовой деятельности или при программированных родах
(группы №№ 1, 2, 3 и 4). По-нашему мнению, снижение частоты КС в этих
По-нашему мнению, снижение частоты КС в этих
группах связано с правильным отбором пациенток для родовозбуждения или
планового кесарева сечения с учетом их экстрагенитальной патологии или
патологических особенностей течения беременности. В этой связи, по нашему
мнению, для профилактики роста доли абдоминального родоразрешения или для ее
снижения в стационаре 3 уровня требуется изменение подходов к ведению
именно этих категорий беременных и рожениц. Снижение частоты КС в группе 5, по
нашему мнению, также является резервом сдерживания роста абдоминального
родоразрешения, поскольку с течением времени число женщин с рубцом на матке
будет возрастать.
Частота КС в группах женщин с
преждевременными родами, многоплодной беременностью, тазовым предлежанием плода
или его поперечным положением существенно не влияет на общую частоту КС в перинатальном
центре из-за малочисленности этих групп.
Кроме того, количество пациенток в
группах с тазовым предлежанием можно дополнительно снизить путем проведения
наружного акушерского поворота и перевода пациенток в группы с головным
предлежанием плода, в которых существует гораздо большая вероятность успешного
завершения родов через естественные родовые пути. Это также, по-нашему мнению,
Это также, по-нашему мнению,
может служить некоторым резервом снижения абдоминального родоразрешения.
Таким образом, классификация Робсона
позволяет проанализировать частоту КС в группах в динамике и определить пути ее
снижения в акушерском стационаре 3 уровня.
Информация
о финансировании и конфликте интересов
Исследование не имело спонсорской
поддержки.
Авторы декларируют отсутствие явных и
потенциальных конфликтов интересов, связанных с публикацией настоящей статьи.
ЛИТЕРАТУРА / REFERENCES:
1. Fischer A, LaCoursiere DY,
Barnard P, Bloebaum L, Varner M. Differences Between Hospitals in Cesarean
Rates for Term Primigravidas With Cephalic Presentation. Obstetrics and Gynecology. 2005. 105(4): 816-821
2. Tanaka K, Mahomed K. The
Ten-Group Robson Classification: A single centre approach identifying
strategies to optimise caesarean section rates. Obstetrics and Gynecology International Volume. 2017; Article ID 5648938: 5 p.
Obstetrics and Gynecology International Volume. 2017; Article ID 5648938: 5 p.
3. Nakamura-Pereira M, do Carmo Leal M, Esteves-Pereira AP, Soares Madeira Domingues
RM, Alves Torres J, Bastos Dias
MA, Moreira ME.. Use of Robson
classification to assess cesarean section rate in Brazil: the role of source of
payment for childbirth. Reproductive
Health. 2016; 13(Suppl 3): 128
4. Wood S, Cooper S, Rossa S.
Does induction of labour increase the risk of caesarean section? A systematic
review and meta-analysis of trials in women with intact membranes. BJOG. 2014; 121: 674-685
5. Radzinsky VE. Obstetric
aggression. V. 2. M.,
2017. 871 p. Russian (Радзинский В.Е. Акушерская агрессия. V. 2.
М.,
2017. 871 с.)
6. Robson M. Classification of caesarean sections. Fetal Matern Med. Rev. 2001; 12: 23-39
7. Souter V, Jodie K, Chien A. The
Robson Classification: Monitoring and Comparing Cesarean Delivery Rates. Souter, Vivienne; Jodie, Katon; Chien, Angela;
Souter, Vivienne; Jodie, Katon; Chien, Angela;
Kauffman, Ellen; Sitcov, Kristin Less. Obstetrics & Gynecology. 2016; 127: 131S
8. Boatin AA, Cullinane F, Torloni
MR, Betr AP. Audit and feedback using the Robson classification to reduce caesarean section rates: a systematic
review. Department of Obstetrics and Gynecology, Massachusetts General
Hospital, Harvard. BJOG. 2018; 125: 36-42
9. Rudzevich AY, Kukarskaya II, Filgus TA. Analysis of cesarean section rate according to the Robson
classification. Modern problems of science
and education. 2017; (6). URL: http://science-education.ru/ru/article/view?id=27171. Russian (Рудзевич А.Ю., Кукарская И.И., Фильгус
Т.А. Оценка частоты кесарева сечения по классификации Робсона //Современные
проблемы науки и образования. 2017. № 6. URL: http://science-education.ru/ru/article/view?id=27171)
10. Guriev DL, Stepanova EM, Soloukhina
OE, Sinkevich LA, Muradova MA, Ershova YuV. Implementing Federal Clinical
Implementing Federal Clinical
Protocol «Gestational Diabetes Mellitus» in Yaroslavl region. Doctor.Ru. 2016; 7(124): 61-66. Russian (Гурьев
Д.Л., Степанова Е.М., Солоухина О.Е., Синкевич Л.А., Мурадова М.А., Ершова Ю.В.
Внедрение федерального клинического протокола «Гестационный сахарный диабет» в
Ярославской области //Доктор.Ru. 2016. № 7(124). С. 61-66)
11. Pelvic presentation of the fetus (management
of pregnancy and childbirth): Federal clinical guidelines. 2017. Russian (Тазовое предлежание плода (ведение
беременности и родов): Федеральные клинические рекомендации. 2017)
Статистика просмотров
Загрузка метрик …
Ссылки
- На текущий момент ссылки отсутствуют.
Минздрав рекомендует использовать классификацию кесарева сечения Робсона
Минздрав России рекомендует руководителям службы родовспоможения и главврачам акушерских стационаров использовать классификацию операции кесарева сечения Майкла Робсона. Ведомство направило соответствующие методические разъяснения.
Ведомство направило соответствующие методические разъяснения.
Как говорится в письме, применение классификации, рекомендованной ВОЗ, помогает: определить группы рожениц, которые вносят наибольший и наименьший вклад в общую частоту кесарева сечения; оценить эффективность мероприятий, направленных на оптимизацию применения таких операций; оценить качество оказания медицинской помощи путем анализа результатов родоразрешения в этих группах. В итоге это помогает снизить число необоснованных кесаревых сечений. В 2017 г. в России частота абдоминального родоразрешения достигла 29,3%.
Как рассказал порталу Medvestnik.ru директор Института акушерства НМИЦ акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова Роман Шмаков, в России, как и во всем мире, перешли на классификацию Робсона. Она предусматривает отнесение конкретного случая родоразрешения к одной из 10 предложенных категорий. «В письме приводятся описания категорий и ответы на вопросы, часто возникающие при классификации женщин. Это удобно, ведь анализируя эти пункты, можно понимать, по какой группе показаний производится кесарево сечение. На основании этого анализа разрабатываются и внедряются мероприятия, позволяющие снижать частоту таких операций» – пояснил он.
Это удобно, ведь анализируя эти пункты, можно понимать, по какой группе показаний производится кесарево сечение. На основании этого анализа разрабатываются и внедряются мероприятия, позволяющие снижать частоту таких операций» – пояснил он.
Специалист в то же время посетовал, что снижение числа кесаревых сечений – очень сложная задача. «Причин тому много, – объяснил он. – Одна из них – рост числа первородящих в возрасте за 35–40 лет, когда уже накапливаются соматические заболевания. И все меньше рожают молодые женщины 20–25 лет. Какие только мероприятия не разрабатываются во всем мире, но тенденция к росту числа кесаревых сечений остается».
Роман Шмаков отметил, что в Бразилии число кесаревых сечений достигает 50% от общего объема родоразрешений, этот показатель высок также в США и Великобритании: «Как правило, чем более развита страна, тем выше доля кесаревых сечений. Чем менее развита, тем их меньше, но и осложнений в родах в таких странах больше», – уточнил он.
ОЦЕНКА ЧАСТОТЫ КЕСАРЕВА СЕЧЕНИЯ ПО КЛАССИФИКАЦИИ РОБСОНА ANALYSIS OF CESAREAN SECTION RATE ACCORDING TO THE ROBSON CLASSIFICATION
В.
 Н. Сидоренко, Л.С. Гуляева, Е.С. Гриц, Е.С. Алисионок, В.И. Коломиец, Е.Р. Капустина, Т.В. Неслуховская Исход индуцированных родов Белорусский
Н. Сидоренко, Л.С. Гуляева, Е.С. Гриц, Е.С. Алисионок, В.И. Коломиец, Е.Р. Капустина, Т.В. Неслуховская Исход индуцированных родов Белорусский
В.Н. Сидоренко, Л.С. Гуляева, Е.С. Гриц, Е.С. Алисионок, В.И. Коломиец, Е.Р. Капустина, Т.В. Неслуховская Исход индуцированных родов Белорусский государственный медицинский университет УЗ «6 ГКБ» г. Минска
Подробнее
International Scientific Journal Internauka
УДК 618.3-039.11 Шевлюкова Татьяна Петровна д.м.н., доцент кафедры акушерства и гинекологии ФГБОУ ВО Чабанова Наталья Борисовна к.м.н., доцент кафедры акушерства и гинекологии ФГБОУ ВО Галиева Гузель Дарвиновна
Подробнее
ФОРУМ МОЛОДЫХ УЧЕНЫХ 2(30)
УДК 618.2 Холодова В. Е. Студент 6 курс, факультет «Лечебное дело» ФГБОУ ВО Кубанский Государственный Медицинский Университет Минздрава России Россия, г. Краснодар Малахова И.М. Студент 6 курс, факультет
Краснодар Малахова И.М. Студент 6 курс, факультет
Подробнее
Дородовое излитие водпредотвращение
УРАЛЬСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ» МИНИСТЕРСТВА ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ Дородовое излитие водпредотвращение рисков Научный руководитель — профессор, д.м.н. Обоскалова Т.А.
Подробнее
Причины преждевременных родов
Преждевременные роды могут начаться абсолютно на любом сроке. Но чем раньше врач определит вас в группу риска, тем больше шансов доносить беременность до 38 40 недель. На сегодняшний день своевременная
Подробнее
Наука среди нас 2 (6) 2018 nauka-sn.ru
1 УДК 618.5-089.888.14 БОНДАРЕНКО КСЕНИЯ ВИКТОРОВНА студентка 5 курса, Белорусский государственный медицинский университет, Беларусь, г. Минск БРОНИЦКАЯ АНАСТАСИЯ ЮРЬЕВНА студентка 5 курса, Белорусский
Подробнее
Амниотомия :00
Удивительный по своей природе женский организм в состоянии самостоятельно справиться с задачей рождения ребенка, без чьей либо помощи. Однако это касается тех случаев, когда речь идет о нормально протекающей
Однако это касается тех случаев, когда речь идет о нормально протекающей
Подробнее
ИТОГИ И ПЕРСПЕКТИВЫ. Журнал ГрГМУ
Журнал ГрГМУ 26 2 УДК 618.2-81.215 АНАЛИЗ ЛЕЧЕБНО-ДИАГНОСТИЧЕСКОЙ ДЕЯТЕЛЬНОСТИ ГРОДНЕНСКОГО ОБЛАСТНОГО КЛИНИЧЕСКОГО РОДИЛЬНОГО ДОМА Р.А. Часнойть*, В.А. Лискович**, Л.Н. Кеда**, И.А. Наумов** Управление
Подробнее
Использование партограмм
Использование партограмм Проект «Улучшение помощи мамам и малышам» 1 Обучающая сессия Май-Июнь 2009 г. Материал размещен на www.healthquality.ru г. 1 Результаты междунарнодного исследования по использованию
Подробнее
Выпадение петель пуповины :00
К рождению нашего первого сыночка мы были полностью готовы, по крайней мере, нам так казалось. Совместное посещение школы будущих родителей, здоровое питание, аквааэробика дважды в неделю, четкое выполнение
Подробнее
О.
 Р. БАЕВ, д.м.н., профессор, О.В. ТЫСЯЧНЫЙ, В.П. РУМЯНЦЕВА, к.м.н., Е.А. УСОВА
Р. БАЕВ, д.м.н., профессор, О.В. ТЫСЯЧНЫЙ, В.П. РУМЯНЦЕВА, к.м.н., Е.А. УСОВА
репринтное издание О.Р. БАЕВ, д.м.н., профессор, О.В. ТЫСЯЧНЫЙ, В.П. РУМЯНЦЕВА, к.м.н., Е.А. УСОВА ЭФФЕКТИВНОСТЬ ПОДГОТОВКИ ШЕЙКИ МАТКИ И РОДОВОЗБУЖДЕНИЯ В СХЕМЕ С ИСПОЛЬЗОВАНИЕМ АНТИПРОГЕСТИНА МИФЕПРИСТОН
Подробнее
АКУШЕРСТВО И ГИНЕКОЛОГИЯ
АКУШЕРСТВО И ГИНЕКОЛОГИЯ ПОВТОРНАЯ ОПЕРАЦИЯ КЕСАРЕВА СЕЧЕНИЯ В СОВРЕМЕННОМ АКУШЕРСТВЕ. ЕСТЬ ЛИ РЕЗЕРВЫ СНИЖЕНИЯ? Е.Г. Гуменюк, Т.Л. Кормакова, А.В. Карпеченко, Л.М. Марабян Кафедра акушерства и гинекологии,
Подробнее
ФОРУМ МОЛОДЫХ УЧЕНЫХ 1(29)
УДК 616.37-002 Мулкадарова С.Н. студентка 4 курс, факультет «Лечебное дело» Некрасова А.А., студентка 4 курс, факультет «Лечебное дело» Фокина Т.Ю., студентка 4 курс, факультет «Лечебное дело» Научный
Подробнее
Я, (Фамилия, Имя, Отчество полностью)
1 Приложение 2 «Информированное согласие на проведение химиопрофилактики передачи ВИЧ инфекции от матери ребенку во время беременности, родов и новорожденному» Я, (Фамилия, Имя, Отчество полностью) года
Подробнее
Актуальные проблемы здравоохранения
Актуальные проблемы здравоохранения В. С. Орлова, И. В. Калашникова, Е. В. Булгакова, Ю. В. Воронова Абдоминальное родоразрешение как медико-социальная проблема современного акушерства НИУ Белгородский
С. Орлова, И. В. Калашникова, Е. В. Булгакова, Ю. В. Воронова Абдоминальное родоразрешение как медико-социальная проблема современного акушерства НИУ Белгородский
Подробнее
МЕТОДИЧЕСКИЕ РЕКОМЕНДАЦИИ
Государственное бюджетное образовательное учреждение высшего профессионального образования «Курский государственный медицинский университет» Министерства здравоохранения Российской Федерации (ГБОУ ВПО
Подробнее
Вопросы: Вопросы: Вопросы :
2 Роженица А, 24 лет, поступила в родильное отделение по поводу II срочных родов. Группа крови А(II) Rh(-). Положение плода продольное, предлежащая головка в полости малого таза. Сердцебиение плода ясное,
Подробнее
Экзаменационные вопросы
Федеральное государственное бюджетное образовательное учреждение высшего образования «Российский национальный исследовательский медицинский университет имени Н. И. Пирогова» Министерства здравоохранения
И. Пирогова» Министерства здравоохранения
Подробнее
Тысячный. Олег Владимирович
На правах рукописи Тысячный Олег Владимирович ОПТИМИЗАЦИЯ ТАКТИКИ ВЕДЕНИЯ БЕРЕМЕННОСТИ, РОДОВ И ПЕРИНАТАЛЬНЫЕ ИСХОДЫ ПРИ ПЕРЕНОШЕННОЙ БЕРЕМЕННОСТИ 14.01.01 Акушерство и гинекология АВТОРЕФЕРАТ диссертации
Подробнее
ГЕНЕРАЛЬНАЯ АССАМБЛЕЯ
ОРГАНИЗАЦИЯ ОБЪЕДИНЕННЫХ НАЦИЙ A ГЕНЕРАЛЬНАЯ АССАМБЛЕЯ Distr. GENERAL A/HRC/7/44 1 February 2008 RUSSIAN Original: ENGLISH СОВЕТ ПО ПРАВАМ ЧЕЛОВЕКА Седьмая сессия Пункт 2 повестки дня ЕЖЕГОДНЫЙ ДОКЛАД
Подробнее
Абдоминальное родоразрешение как медико-социальная проблема современного акушерства
Электронный архив открытого доступа НИУ «БелГУ»: Абдоминальное родоразрешение как медико-социальная проблема современного акушерства
Skip navigation
Please use this identifier to cite or link to this item:
http://dspace. bsu.edu.ru/handle/123456789/7672
bsu.edu.ru/handle/123456789/7672
| Title: | Абдоминальное родоразрешение как медико-социальная проблема современного акушерства |
| Authors: | Орлова, В. С. Калашникова, И. В. Булгакова, Е. В. Воронова, Ю. В. |
| Keywords: | медицина гинекология акушерство родоразрешение кесарево сечение классификация Робсона абдоминальное родоразрешение |
| Issue Date: | 2013 |
| Citation: | Абдоминальное родоразрешение как медико-социальная проблема современного акушерства / В.С. Орлова, И.В. Калашникова, Е.В. Булгакова и др. ; НИУ БелГУ // Журнал акушерства и женских болезней. — 2013. — Т.LXII, вып.4.-С. 6-14. |
| Abstract: | Представлены систематизированные данные иностранных авторов, касающиеся наиболее дискутируемых аспектов проблемы: причины глобального увеличения уровня оперативных родов, последствия для здоровья матери и новорожденного, а также пути и целесообразность снижения их уровня. Изложена широко используемая в зарубежной практике классификация Робсона, позволяющая унифицировать показания к кесареву сечению Изложена широко используемая в зарубежной практике классификация Робсона, позволяющая унифицировать показания к кесареву сечению |
| URI: | http://dspace.bsu.edu.ru/handle/123456789/7672 |
| Appears in Collections: | Статьи из периодических изданий (на русском языке) |
Items in DSpace are protected by copyright, with all rights reserved, unless otherwise indicated.
Тест с ответами по теме «Кесарево сечение М. Робсона» | 24forcare
Роды считаются своевременными, если они произошли после 37 недели.
Роды считаются своевременными, если они произошли после 37 недели.
1. ВОЗ рекомендовала классификацию Робсона с
1) 2010 года;
2) 2012 года;
3) 2015 года;+
4) 2017 года.
2. ВОЗ рекомендует классификацию Робсона как глобальный стандарт
1) мониторинга кесарева сечения;+
2) оценки частоты кесарева сечения;+
3) повышения процента выполнения операции кесарева сечения;
4) сравнения частоты кесарева сечения в учреждениях родовспоможения.+
3. Видом тазового предлежания является
1) затылочное;
2) лицевое;
3) лобное;
4) смешанное.+
4. Внедрение классификации Робсона позволит родовспомогательным учреждениям
1) определить и проанализировать группы женщин, которые вносят наибольший и наименьший вклад в общую частоту кесарева сечения;+
2) оценить качество оказания медицинской помощи путем анализа результатов родоразрешения в этих группах;+
3) оценить эффективность мероприятий, направленных на оптимизацию применения операции кесарева сечения;+
4) увеличить процент операция кесарева сечения.
5. Для вычисления показателя «Абсолютный вклад» используют следующие величины
1) количество КС в группе;+
2) количество женщин в группе;
3) общее количество женщин в группе;
4) общее количество родоразрешенных женщин.+
6. Для вычисления показателя «Относительный вклад» используют следующие величины
1) количество КС в группе;
2) количество КС в каждой группе;+
3) количество женщин в группе;
4) общее количество КС в учреждениях.+
7. Для вычисления показателя «Размер группы» используют следующие величины
1) количество КС в группе;
2) количество женщин в группе;+
3) общее количество женщин в группе;
4) общее количество родоразрешенных женщин.+
8. Для вычисления показателя «Частота КС в группе» используют следующие величины
1) количество КС в группе;+
2) количество женщин в группе;
3) общее количество женщин в группе;+
4) общее количество родоразрешенных женщин.
9. Для выяснения причин, определяющих частоту кесарева сечения и поиска эффективных механизмов для ее оптимизации была разработана классификация, получившая название по фамилии автора
1) классификация Джонсона;
2) классификация Робсона;+
3) классификация Смитта;
4) классификация Эдвардса.
10. Для индукции родовой деятельности применяют следующие лекарственные препараты
1) клиндамицин;
2) клотримазол;
3) мизопростол;+
4) окситоцин.+
11. Для правильного распределения женщин в соответствующие группы учитывают следующие факторы
1) кесарево сечение в анамнезе;+
2) наличие ранее рожденных детей;
3) паритет;+
4) срок гестации.+
12. Использование классификации Робсона служит для
1) оценки эффективности мероприятий, направленных на оптимизацию применения операции кесарева сечения;+
2) повышения качества учета данных и осведомленности персонала об их важности, необходимости использования и интерпретации;+
3) повышения квалификации специалистов учреждений родовспоможения;
4) сравнения практики оказания помощи в этих группах в учреждениях, которые имеют лучшие показатели для внедрения их опыта. +
+
13. К восьмой группе по классификации Робсона относятся
1) все женщины с многоплодной беременностью, включая женщин с одним или несколькими КС в анамнезе;+
2) все первородящие женщины с одноплодной беременностью в тазовом предлежании;
3) все повторнородящие женщины с одноплодной беременностью в тазовом предлежании, включая женщин с одним или несколькими КС в анамнезе;
4) все повторнородящие с одним или несколькими КС в анамнезе, с одноплодной беременностью в головном предлежании, ≥ 37 недель гестации.
14. К головному предлежанию также относятся
1) затылочное;+
2) лицевое;+
3) лобное;+
4) чисто ягодичное.
15. К девятой группе по классификации Робсона относятся
1) все женщины с многоплодной беременностью, включая женщин с одним или несколькими КС в анамнезе;
2) все женщины с одноплодной беременностью, головным предлежанием плода, <37 недель гестации, включая женщин с одним или несколькими КС в анамнезе;
3) все женщины с одноплодной беременностью, поперечным или косым положением плода, включая женщин с одним или несколькими КС в анамнезе;+
4) все повторнородящие женщины с одноплодной беременностью в тазовом предлежании, включая женщин с одним или несколькими КС в анамнезе.
16. К десятой группе по классификации Робсона относятся
1) все женщины с многоплодной беременностью, включая женщин с одним или несколькими КС в анамнезе;
2) все женщины с одноплодной беременностью, головным предлежанием плода, <37 недель гестации, включая женщин с одним или несколькими КС в анамнезе;+
3) все женщины с одноплодной беременностью, поперечным или косым положением плода, включая женщин с одним или несколькими КС в анамнезе;
4) все повторнородящие женщины с одноплодной беременностью в тазовом предлежании, включая женщин с одним или несколькими КС в анамнезе.
17. К методам индукции родов относят
1) амниотомию;+
2) применение мизопростола;+
3) родовозбуждение окситоцином;+
4) эпизиотомию.
18. К первой группе по классификации Робсона относятся
1) первородящие с одноплодной беременностью в головном предлежании, ≥ 37 недель гестации, с индукцией родов или родоразрешением путем операции КС до начала родовой деятельности;
2) первородящие с одноплодной беременностью в головном предлежании, ≥ 37 недель гестации, со спонтанным началом родовой деятельности;+
3) повторнородящие без предыдущего КС, с одноплодной беременностью в головном предлежании, ≥ 37 недель гестации, с индукцией родов или родоразрешением путем операции КС до начала родовой деятельности;
4) повторнородящие без предыдущего КС, с одноплодной беременностью в головном предлежании, ≥ 37 недель гестации, со спонтанным началом родовой деятельности.
19. К пятой группе по классификации Робсона относятся
1) все женщины с многоплодной беременностью, включая женщин с одним или несколькими КС в анамнезе;
2) все первородящие женщины с одноплодной беременностью в тазовом предлежании;
3) все повторнородящие женщины с одноплодной беременностью в тазовом предлежании, включая женщин с одним или несколькими КС в анамнезе;
4) все повторнородящие с одним или несколькими КС в анамнезе, с одноплодной беременностью в головном предлежании, ≥ 37 недель гестации.+
20. К седьмой группе по классификации Робсона относятся
1) все женщины с многоплодной беременностью, включая женщин с одним или несколькими КС в анамнезе;
2) все первородящие женщины с одноплодной беременностью в тазовом предлежании;
3) все повторнородящие женщины с одноплодной беременностью в тазовом предлежании, включая женщин с одним или несколькими КС в анамнезе;+
4) все повторнородящие с одним или несколькими КС в анамнезе, с одноплодной беременностью в головном предлежании, ≥ 37 недель гестации.
21. К тазовому предлежанию также относятся
1) лицевое;
2) ножное;+
3) смешанное;+
4) чисто ягодичное.+
22. К третьей группе по классификации Робсона относятся
1) первородящие с одноплодной беременностью в головном предлежании, ≥ 37 недель гестации, с индукцией родов или родоразрешением путем операции КС до начала родовой деятельности;
2) первородящие с одноплодной беременностью в головном предлежании, ≥ 37 недель гестации, со спонтанным началом родовой деятельности;
3) повторнородящие без предыдущего КС, с одноплодной беременностью в головном предлежании, ≥ 37 недель гестации, с индукцией родов или родоразрешением путем операции КС до начала родовой деятельности;
4) повторнородящие без предыдущего КС, с одноплодной беременностью в головном предлежании, ≥ 37 недель гестации, со спонтанным началом родовой деятельности.+
23. К факторам, влияющим на распределение женщин по группам, относят
К факторам, влияющим на распределение женщин по группам, относят
1) количество плодов;+
2) начало родов;+
3) положение и предлежание плода;+
4) продолжительность первого периода родов.
24. К четвертой группе по классификации Робсона относятся
1) первородящие с одноплодной беременностью в головном предлежании, ≥ 37 недель гестации, с индукцией родов или родоразрешением путем операции КС до начала родовой деятельности;
2) первородящие с одноплодной беременностью в головном предлежании, ≥ 37 недель гестации, со спонтанным началом родовой деятельности;
3) повторнородящие без предыдущего КС, с одноплодной беременностью в головном предлежании, ≥ 37 недель гестации, с индукцией родов или родоразрешением путем операции КС до начала родовой деятельности;+
4) повторнородящие без предыдущего КС, с одноплодной беременностью в головном предлежании, ≥ 37 недель гестации, со спонтанным началом родовой деятельности.
25. К шестой группе по классификации Робсона относятся
1) все женщины с многоплодной беременностью, включая женщин с одним или несколькими КС в анамнезе;
2) все первородящие женщины с одноплодной беременностью в тазовом предлежании;+
3) все повторнородящие женщины с одноплодной беременностью в тазовом предлежании, включая женщин с одним или несколькими КС в анамнезе;
4) все повторнородящие с одним или несколькими КС в анамнезе, с одноплодной беременностью в головном предлежании, ≥ 37 недель гестации.
26. Какие группы по классификации Робсона разделены на подгруппы?
1) 1;
2) 2;+
3) 4;+
4) 5.+
27. Кесарево сечение — это
1) операция извлечения живого плода во время родов через естественные родовые пути с помощью специального аппарата;
2) операция, завершающая беременность, при котором плод извлекается через разрез передней стенки живота и матки;+
3) родоразрешение путем операции наложения акушерских щипцов;
4) хирургическое рассечение промежности и задней стенки влагалища женщины во избежание произвольных разрывов и родовых черепно-мозговых травм ребёнка во время сложных родов.
28. Классификация Робсона может быть использована для
1) оценки перинатальных исходов;+
2) оценки экономических затрат;+
3) оценки эпидемиологических данных;+
4) повышения качества жизни населения.
29. Ко второй группе по классификации Робсона относятся
1) первородящие с одноплодной беременностью в головном предлежании, ≥ 37 недель гестации, с индукцией родов или родоразрешением путем операции КС до начала родовой деятельности;+
2) первородящие с одноплодной беременностью в головном предлежании, ≥ 37 недель гестации, со спонтанным началом родовой деятельности;
3) повторнородящие без предыдущего КС, с одноплодной беременностью в головном предлежании, ≥ 37 недель гестации, с индукцией родов или родоразрешением путем операции КС до начала родовой деятельности;
4) повторнородящие без предыдущего КС, с одноплодной беременностью в головном предлежании, ≥ 37 недель гестации, со спонтанным началом родовой деятельности.
30. Начало родовой деятельности характеризуется
1) излитием околоплодных вод;
2) появлением регулярных маточных сокращений — схваток;+
3) раскрытиемматочного зева;+
4) сглаживаниемшейки матки.+
31. Началом родовой деятельности считается
1) возникновение потуг;
2) излитие околоплодных вод;
3) появление регулярных маточных сокращений;+
4) появление тянущих болей внизу живота при доношенном сроке гестации.
32. Одним из методов индукции родов является
1) амниотомия;+
2) лапаротомия;
3) перинеотомия;
4) эпизиотомия.
33. Основным резервом для снижения случаев оперативных родов являются группы
1) 1;+
2) 3;+
3) 4;+
4) 5.
34. Основным резервом для сокращения частоты кесарева сечения являются
1) обучение методам оценки КТГ;+
2) родоразрешение женщин с рубцам на матке путем операции Кесарево сечение;
3) улучшение применения методов индукции родов и родоусиления;+
4) улучшения навыка проведения операции Кесераво сечение.
35. Паритет родов – это
1) количество живых рожденных детей у пациентки на момент поступления на роды;
2) количество мертвых рожденных детей у пациентки на момент поступления на роды;
3) количество предыдущих родоразрешений на момент поступления на роды;+
4) количество предыдущих родоразрешений путем операции кесарево сечение.
36. По классификации Робсона выделяют следующее количество групп
1) 10;+
2) 12;
3) 8;
4) 9.
37. По классификации Робсона женщины с доношенной беременностью встречаются в следующих группах
1) 10;
2) 2;+
3) 3;+
4) 4.+
38. По классификации Робсона женщины с одноплодной беременностью встречаются в следующих группах
1) 1;+
2) 2;+
3) 4;+
4) 8.
39. По классификации Робсона женщины с тазовым предлежанием плода относятся к следующим группам
1) 4;
2) 5;
3) 6;+
4) 7. +
+
40. Поперечное положение плода – это
1) когда головка плода является предлежащей частью;
2) когда оси плода и матки совпадают;
3) когда ось плода в косом направлении относительно продольной оси матери;
4) когда ось плода перпендикулярна оси матки.+
41. Предлежание плода называется головным, если
1) головка плода находится в области дна матки;
2) головка плода обращена к боковой стенке матки;
3) головка плода является предлежащей частью;+
4) ягодицы плода являются предлежащей частью.
42. Роды — это
1) рождение ребенка с массой тела больше или равно 500 гр или больше или равно 22 недель гестации, живорожденного или мертворожденного, при наличии или отсутствии пороков развития, через естественные родовые пути или путем операции кесарева сечения;+
2) рождение ребенка с массой тела больше или равно 500 гр или больше или равно 22 недель гестации, живорожденного или мертворожденного, родившегося только через естественные родовые пути;
3) рождение ребенка с массой тела больше или равно 500 гр или больше или равно 22 недель гестации, только живорожденного, при наличии или отсутствии пороков развития, через естественные родовые пути или путем операции кесарева сечения;
4) рождение ребенка с массой тела менее или равно 500 гр или больше или равно 20 недель гестации, живорожденного или мертворожденного, через естественные родовые.
43. Роды считаются своевременными, если они произошли после
1) 36 недели;
2) 37 недели;+
3) 38 недели;
4) 39 недели.
44. Схватки считаются регулярными, если их
1) 0-1 за 10 минут;
2) 0-1 за 20 минут;
3) не менее 2 за 10 минут;+
4) не менее 2 за 30 минут.
45. Частота КС в группе – это
1) отношение количества КС в группе к общему количеству женщин в группе;+
2) отношение количества КС в группе к общему количеству родоразрешенных женщин;
3) отношение количества КС в каждой группе к общему количеству КС в учреждении;
4) отношение количества женщин в группе к общему количеству родоразрешенных женщин.
Уважаемые пользователи!
Если хотите поблагодарить автора за кропотливый труд, полученные знания и уникальный ресурс, то можете отправить ДОНАТ.
Это позволит автору видеть вашу заботу и обратную связь.
Спасибо, что вы с нами!
Кесарево сечение, беременность, классификация Робсона, роды, операция.
Введение. Кесарево сечение (КС) является самой распространённой операцией во всем мире, частота которой, по данным ВОЗ за последнее десятилетие достигла максимума и составила 25-30% в экономически развитых странах [14]. Во многих странах растет озабоченность акушер-гинекологов по поводу возрастающей частоты отдаленных осложнений после одной или нескольких операций КС, таких как врастание плаценты, задержка плаценты в матке после родов и разрыв матки с возможной последующей гистерэктомией [22].
Цель. Ретроспективный анализ работы КГП на ПХВ «Павлодарского областного перинатального центра №1» в 2018 году с использованием классификации Робсона для поиска путей снижения частоты кесарева сечения в стационаре 3 уровня.
Материал и методы. Ретроспективное исследование. Был проведен анализ историй родов пациенток КГП на ПХВ «Павлодарского областного перинатального центра №1» в 2018 году по классификации Робсона и анализ показаний к оперативному родоразрешению в соответствии с классификацией Робсона.
Всего было проанализировано 4101 историй родов, из которых доля оперативного родоразрешения в 2018 году составила 1106 (26,97%). Формирование базы данных исследований и расчета статистических показателей было произведено с помощью лицензионной программы SPSS 20.0. Для статистического результата использовали критерий Т-критерий Стьюдента.
Результаты. В КГП на ПХВ «Павлодарского областного перинатального центра №1» за 2018 год рост частоты КС относительно общего количества оперативных родов происходит в основном за счет 3 групп: повторнородящие с рубцом на матке 498 (45,03%) №5; женщины с гестационным сроком ≤ 36 недель 140 (12,66%) №10; первородящие, плановое КС или индуцированные роды 93 (8,41%) №2.
Наименьшее количество абдоминального родоразрешения относительно общего количества оперативных родов представлено в следующих 3 группах: женщины с одноплодной беременностью при поперечном или косом положении плода, включая женщин с рубцом на матке 15 (1,36%) №9; первородящие с одноплодной беременностью в тазовом предлежании плода 50 (4,52%) №6; повторнородящие, без рубца на матке с гестационным сроком ≥ 37 недель, одноплодная беременность, головное предлежание, индуцированные роды или плановые КС 51 (4,61%) №4.
Следует отметить, что из 10 представленных групп по классификации Robson, наибольшее количество пришлось на категорию родильниц из повторнородящих женщин с рубцом на матке 498 (45,03%) №5, а наименьшее на группу из женщин с одноплодной беременностью при поперечном или косом положении плода, включая женщин с рубцом на матке 15 (1,36%) №9.
Вывод. Доля КС в общей структуре способов родоразрешений в КГП на ПХВ «Павлодарского областного перинатального центра №1» за 2018 год составила 1106 (26,97%), при этом наибольшую динамику за данный период времени она претерпела в группе повторнородящих с рубцом на матке 498 (45,03%) №5.
В этой связи, по-нашему мнению, для профилактики роста доли абдоминального родоразрешения или для ее снижения в стационаре 3 уровня требуется изменение подходов к ведению беременных и рожениц. Снижение частоты КС в группе №5 является резервом сдерживания роста абдоминального родоразрешения, поскольку с течением времени число женщин с рубцом на матке будет возрастать. С целью уменьшения количества родов путем операции КС в данной группе, следует направить усилия для повышения частоты родоразрешения через естественные родовые пути у женщин с рубцом на матке.
Классификация Робсона может облегчить анализ распределения женщин по группам и подгруппам, тем самым выявить динамику изменений области применения операции кесарева и особенности клинических характеристик беременных.
Диляра Е. Серикболова 1, Алма С. Каипова 1
Жансулу Е. Акылжанова 2, https://orcid.org/0000-0001-6855-127X
Татьяна М. Дернова 1, https://orcid.org/0000-0001-7609-1568
Дернова 1, https://orcid.org/0000-0001-7609-1568
Оксана И. Шалбаева 1, https://orcid.org/0000-0002-9646-1981
1 Резиденты 3 года обучения по специальности «Акушерство и гинекология, в том числе детская». НАО «Медицинский Университет Семей», Павлодарский филиал.
2 Курс акушерства и гинекологии НАО «Медицинский Университет Семей», Павлодарский филиал,
г. Павлодар, Республика Казахстан.
1. Akram H., Bukhari A.A., Din A.U. Multiple caesarean sections — an association with increasing frequency of placenta praevia // Biomedica. 2009 Vol. 25. P. 28–31.
2. Allen V.M., Baskett T.F., O’Connell C.M. Contribution of sel ect maternal groups to temporal trends in rates of caesarean section // JOGC. 2010. Vol. 32, N 7. P. 633–641.
3. Althabe F. [et al.] Cesarean section rates and maternal and neonatal mortality in low-, medium-, and high-income countries: an ecological study // Birth.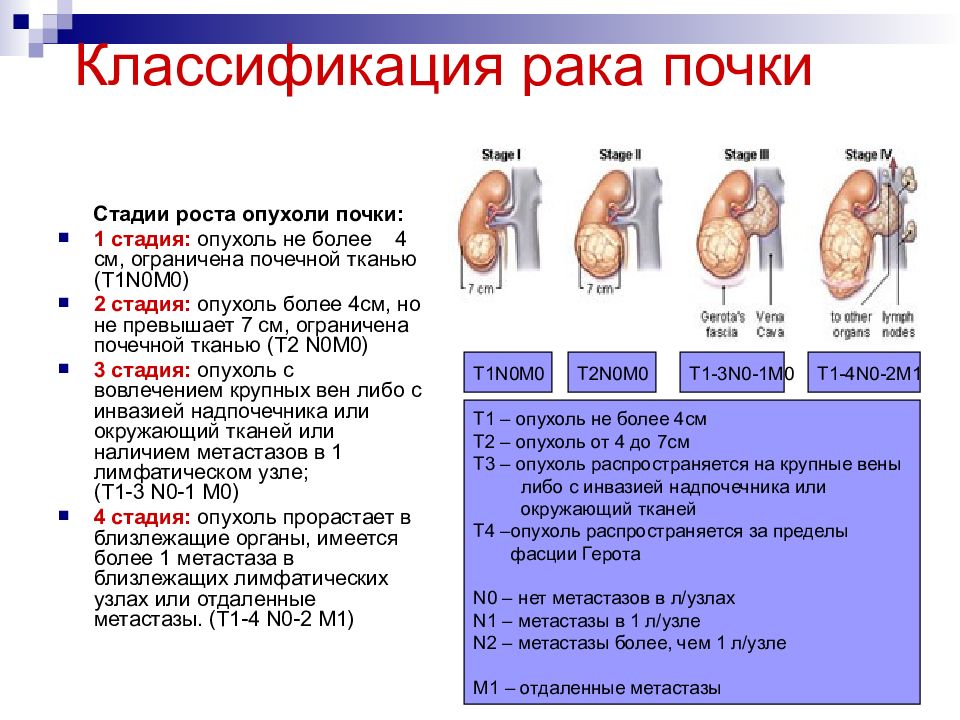 2006. Vol. 33. Р. 270–277.
2006. Vol. 33. Р. 270–277.
4. Ananth C.V., Vintzileos A.M. Trends in cesarean delivery for pregnancy and association with perinatal mortality // Am.J.Obstet.Gynecol. 2011. Vol. 204, N 6. P. 505–513.
5. Application of the Robson classification of cesarean sections in focus: Robson groups / Budhwa T. [et al.]. A report by the child health network for the greater Toronto area. — Toronto, 2010. 60 р.
6. Bergholt T., Lim L.K., Jorgensen J.S. Maternal body mass index in the first trimester and risk of cesarean delivery in nulliparous women in spontaneous labor // Am.J. Obstet. Gynecol. 2007. Vol. 196, N 2. Р. 163–167.
7. Boatin A.A., Cullinane F., Torloni M.R., Betr A.P. Audit and feedback using the Robson classification to reduce caesarean section rates: a syste matic review. Department of Obstetrics and Gynecology, Massachusetts General Hospital, Harvard. BJOG. 2018; 125: 36-42.
8. Brennan D.J., Robson M.C., Murphy M. Comparative analysis of international cesarean delivery rates for the 10-group classification identifies significant differences in spontaneous labor // Am. J. Obstet. Gynecol. 2009. Vol. 201, N 3. P. 308–316.
J. Obstet. Gynecol. 2009. Vol. 201, N 3. P. 308–316.
9. Cheng Y., Nakagawa S., Caughey A. Number of prior cesarean delivery and perinatal outcomes: more is worse? // Am. J. Obstet. Gynecol. 2009. Vol. 200, suppl. P. 214.
10. Christilaw J.E. Cesarean section by choice: Constructing a reproductive rights framework for the debate // International J. Gynecol. Obstet. 2006. Vol. 94. P. 262–268.
11. Clark E.A. S., Silver R.M. Long-term maternal morbidity associated with repeat cesarean delivery // Am.J. Obstet. Gynecol. 2011. Vol. 205, N 6, suppl. P. S2–10.
12. Daltveit A.K., Tollanes M.C., Pihlstrom H. Cesarean delivery and subsequent pregnancies // Obstet. Gynecol. 2008. Vol. 111, N 6. P. 1327–1334.
13. Denk C.E., Krusе L.K., Jain N.J. Surveillance of cesarean section deliveries, New Jersey 1999–2004 // Perinatal Care. 2006. Vol. 33, N 3. Р. 203–209.
14. Dobrokhotova Yu.E., Kuznetsov P.A., Kopylova Yu.V., Dzhokhadze L.S. Caesarean section: past and future // Gynecology]. 2015. T.17. №.3. pp. 64-67. [in Russian]
2015. T.17. №.3. pp. 64-67. [in Russian]
15. Dunne C., Silva O.D., Schmidt G. Outcomes of elective labour induction and elective caesarean section in low-risk pregnancies between 37 and 41 weeks’ gestation // JOGC. 2009. Vol. 31, N 12. Р. 1124–1130.
16. Ecker J.L., Frigoletto F.D. Cesarean delivery and the risk– benefit calculus // N. Engl. J. Med. 2007. Vol. 356, N 9. P. 885–889.
17. Farine D. Classification of caesarean sections in Canada: the modified Robson criteria // JOGC. 2012. Vol. 34, N 10. Р. 976–979.
18. Giguere R. Social determinants of cesarean deliveries in Latin America: a case study of Brazil // Center for Global Initiatives. 2007, April. 47 р.
19. Hamilton B.E., Martin J.A., Ventura S.J. Births: preliminary data for 2006 // National vital statistics reports. 2007. Vol. 56, N 7. Р. 54-63.
20. https://www.who.int/mediacentre/news/releases/2015/caesarean-sections/ru/
21. Nakamura Pereira M., do Carmo Leal M., Esteves Pereira A.P., Soares Madeira Domingues R. M., Alves Torres J, Bastos Dias M.A., Moreira M.E. Use of Robson classification to assess cesarean section rate in Brazil: the role of source of payment for childbirth. Reproductive Health. 2016; 13(Suppl 3): 128.
M., Alves Torres J, Bastos Dias M.A., Moreira M.E. Use of Robson classification to assess cesarean section rate in Brazil: the role of source of payment for childbirth. Reproductive Health. 2016; 13(Suppl 3): 128.
22. Orlova V.S., Kalashnikova I.V., Bulgakova E.V i dr. Abdominal delivery as a medical and social problem of modern obstetrics // Obstetrics and women’s diseases]. 2013. №4. pp. 6-14. [in Russian]
23. Pang S.M.W. et al. Determinants of preference for elective caesarean section in Hong Kong Chinese pregnant women // Hong Kong Med. Journal 2007. Vol.13, N2. P. 100–105.
24. Robson M. Classification of caesarean sections. Fetal Matern Med. Rev. 2001; 12: 23 39.
25. Shah A. et al. Cesarean delivery outcomes fr om the WHO global survey on maternal and perinatal health in Africa // Int.Journal Gynecol. Obstet. 2009. Vol. 107. P. 191–197.
26. Souter V., Jodie K., Chien A. The Robson Classification: Monitoring and Comparing Cesarean Delivery Rates. Obstetrics & Gynecology. 2016; 127: 131s.
2016; 127: 131s.
27. Statisticheskij sbornik MZ RK: «Zdorov’e naselenija Respubliki Kazahstan i dejatel’nost’ organizacij zdravoohranenija» – Astana: TOO «Medinform», 2017.
28. Stavrou E.P. [et al.] Epidemiology and trends for caesarean section births in New South Wales, Australia: A population-based study // BMC Pregnancy and Childbirth. 2011. Vol. 11. Р. 8.
29. Trueba G. [et al.] Alternative strategy to decrease cesarean section: support by doulas during labor // J. Perinatal Education. 2000. Vol. 9, N 2. P. 89–13.
30. Villar J. [et al.] Caesarean delivery rates and pregnancy outcomes: the 2005 WHO global survey on maternal and perinatal health in Latin America // Lancet. 2006. Vol. 367. Р. 1819–1829.
31. Wood S., Cooper S., Rossa S. Does induction of labour increase the risk of caesarean section? A systematic review and meta analysis of trials in women with intact membranes. BJOG. 2014; 121: 674 685.
32. Zhang J. [et al.] Contemporary cesarean delivery practice in the United States // Am. J. Obst. Gynecol. October 2010. Vol. 203, N 4. P. 326–336.
J. Obst. Gynecol. October 2010. Vol. 203, N 4. P. 326–336.
Рак почки Объединенная больница с поликлиникой Управления делами Президента РФ
Рак почки («гипернефрома») это злокачественная опухоль произрастающая из эпителия проксимальных канальцев нефрона или чашечно-лоханочной системы.
Эпидемиология
В последние годы заболеваемость почечно-клеточным раком в большинстве развитых стран возрастает, причём по темпам прироста заболеваемости рак почки уступает только новообразованиям предстательной и щитовидной железы. Так в 2011 году в России рака почки был впервые установлен 19 657 (2,6 % от всех впервые выявленных опухолей различных локализаций), при этом злокачественное новообразование почки было выявлено у 10 872 мужчин и 8 785 женщин. В том же году от рака почки в России умерло 8 561 пациент[3]. Основные факторы риска
Основными факторами риска рака почки являются: Мужской пол (мужчины в 2 раза чаще болеют раком почки), Курение повышает риск в 2 раза и Ожирение, при котором вероятность заболевания увеличивается на 20 %.
Классификация рака почки
Клиническая классификация определяет тактику лечения и оказывает главное влияние прогноз заболевания.
Применительно к почечно-клеточному раку TNM-классификация выглядит следующим образом: Т — первичная опухоль Тх — невозможно оценить первичную опухоль. Т0 — данных о первичной опухоли нет. Т1 — первичная опухоль не более 7 см в наибольшем измерении, ограниченная почкой. 1. T1a — опухоль до 4 см в диаметре. 2. T1b — опухоль 4—7 см в диаметре. Т2 — опухоль более 7 см в наибольшем измерении, ограниченная почкой. Т3 — опухоль распространяется на крупные вены, или в надпочечник либо окружающие ткани, но при этом не выходит за пределы фасции Герота. 1. Т3а — опухоль прорастает надпочечник или паранефральную клетчатку в пределах фасции Герота. 2. Т3b — опухоль распространяется на почечную вену или нижнюю полую вену ниже диафрагмы. 3. Т3с — опухоль распространяется на нижнюю полую вену выше диафрагмы или прорастает в её стенку. Т4 — опухоль распространяется за пределы фасции Герота.
Т4 — опухоль распространяется за пределы фасции Герота.
N — регионарные лимфатические узлы Nх — невозможно оценить регионарные лимфатические узлы. N0 — метастазов в регионарных лимфатических узлах нет. N1 — метастаз в одном регионарном лимфоузле. N2 — метастазы более чем в одном регионарном лимфоузле.
М — отдалённые метастазы Мх — невозможно оценить отдалённые метастазы. М0 — отдалённых метастазов нет. М1 — отдалённые метастазы есть.
Кроме классификации TNM, существует также классификация Робсона: Стадия I. Опухоль ограничена почкой и не проникает через её капсулу. Стадия II. Опухоль проникает через капсулу почки. Стадия III. Опухоль проникает в лимфоузлы или переходит на почечную вену или нижнюю полую вену. Стадия IV. Опухоль переходит на соседние с почкой органы (например, на поджелудочную железу или кишечник) либо имеют место отдалённые метастазы (например, в лёгкие).
Метастазирование
Основными путями метастазирования рака почки является гематогенный и лимфогенный. Отдаленные метастазы наблюдаются у 25 % пациентов уже на момент установлки диагноза. Еще у 30-50 % больных метастазы появляются в отдаленный период после лечения. При этом выживаемость составляет от 6 до 12 месяцев и только 10 % переживают 2 года, а 5-летняя выживаемость не превышает 9 %. Частыми локализациями множественных метастазов являются: лёгкие (76 %), лимфатические узлы (64 %), кости (43 %), печень (41 %), ипсилатеральный и контралатеральный надпочечники (19 % и 11,5 %), контралатеральная почка (25 %), головной мозг (11,2 %). Единичные метастазы или метастатическое поражение только одного органа встречается только в 8—11 % случаев.
Отдаленные метастазы наблюдаются у 25 % пациентов уже на момент установлки диагноза. Еще у 30-50 % больных метастазы появляются в отдаленный период после лечения. При этом выживаемость составляет от 6 до 12 месяцев и только 10 % переживают 2 года, а 5-летняя выживаемость не превышает 9 %. Частыми локализациями множественных метастазов являются: лёгкие (76 %), лимфатические узлы (64 %), кости (43 %), печень (41 %), ипсилатеральный и контралатеральный надпочечники (19 % и 11,5 %), контралатеральная почка (25 %), головной мозг (11,2 %). Единичные метастазы или метастатическое поражение только одного органа встречается только в 8—11 % случаев.
Тактика лечения метастазов зависит от их распространенности. При солитарных метастазах возможно их удаление (независимо от времени возникновения), что позволяет достичь радикального лечения, а при множественных поражениях чаще возможны лишь малоинвазивные хирургические вмешательства, направленные на улучшении качества жизни пациента.
Гистологическая классификация рака почки
Современная классификация основывается на морфологических, цитогенетических и молекулярных исследованиях, а также иммуногистохимическом анализе. При этом следует учитывать, что разные типы рака по-разному отвечают на различные препараты для химиотерапии, лучевую терапию и т. д.
При этом следует учитывать, что разные типы рака по-разному отвечают на различные препараты для химиотерапии, лучевую терапию и т. д.
Выделяют:
- светлоклеточный рак почки (около 75 %)
- хромофильный (папиллярный) рак почки
- хромофобный рак почки
- онкоцитарный рак почки
- рак собирательных трубочек
Симптомы рака почки
Следует отметить, что на ранних стадиях рак почки часто проходит безсимптомно (инцидентальные опухоли почек — опухоли, не проявившие себя клинически) и выявляется случайно во время УЗИ или КТ исследования по поводу сопутствующих заболеваний, что наблюдается почти в 60 % случаев выявления рака почки. Основными симптомами рака почки являются появление крови в моче (гематурия) и, как следствие, снижение гемоглобина. Иногда повышение давления крови (вторичная артериальная гипертензия). На более поздних стадиях процесса может появиться боль в поясничной области, пальпируемое образование в проекции почки, а также общие симптомы рака (длительная постоянная потеря веса, постоянная субфебрильная температура, хронически нарастающая слабость)
Диагностика рака почки
Основными методами диагностики рака почки являются:
- Ультразвуковое исследование почек (УЗИ)
- Рентгенологическое исследование с применением контрастирующих препаратов — внутривенная урография
- Компьютерная томография
- Магнитно-резонансная томография (МРТ)
Методы лечения рака почки
К основным методам лечения почечно-клеточного рака относятся: Хирургическое лечение (радикальная нефрэктомия или резекция почки), химиотерапия, лучевая терапия, иммунотерапия, таргетная терапия[en], предоперационная и паллиативная химиоэмболизация.
Оперативное открытое или лапароскопическое удаление опухоли является основным методом лечения почечно-клеточного рака. В зависимости от стадии и размеров опухоли применяется радикальная нефрэктомия (полное удаление поражённой почки с окружающей клетчаткой и лимфоулами) или, если стадия (Т1-2), размеры опухоли невелики (до 7см), либо почка всего одна, или же диагностирован двусторонний опухолевый процесс выполняется резекцию почки (органосохраняющее лечение). В последнее время применяются также малоинвазивные методы удаления опухоли: радиочастотная абляция и криоабляция.
Химиотерапия при почечно-клеточном раке применяется крайне редко, поскольку данный тип опухоли мало чувствителен к известным химиотерапевтическим препаратам. Одной из основных причин высокой устойчивости опухолей почки к химиотерапии считается гиперэкспрессия белка множественной лекарственной устойчивости (MDR-1), связанная, вероятнее всего, с тем, что данный белок в норме продуцируется в клетках проксимальных канальцев почки, из которых чаще всего и развиваются опухоли.
Лучевая терапия при лечении раке почки также не нашла широкого применения, поскольку чувствительность злокачественного новообразования к облучению невелика, но применение лучевой терапии иногда оправдано с паллиативной целью у пациентов с метастазами в кости и выраженным болевым синдромом, поскольку это позволяет уменьшить испытываемые пациентом боли и улучшить на определённое время его самочувствие.
Иммунотерапия в настоящее время применяется редко. Доказана низкая частота объективных эффектов и она уступили своё место препаратам таргетной терапии с связи с явными преимуществами последних.
Таргетная терапии позволила во многих случаях метастатического процесса добиться стабилизации процесса и увеличения продолжительности жизни больных.
Прогноз полностью зависит от стадии процесса, Так на первой стадии полностью излечиваются 90 % больных, а при четвёртой стадии тяжело добиться даже однолетней выживаемости.
Руководство по внедрению классификации Робсона
30 ноября 2017 г. | Кесарево сечение — это жизненно необходимая хирургическая процедура, которая может предотвратить материнскую и перинатальную смертность и заболеваемость. Однако за последние десятилетия использование кесарева сечения как способа родоразрешения выросло до беспрецедентного уровня, с одновременным беспокойством о его последствиях. Чтобы понять, что движет этой тенденцией, а также предложить и реализовать эффективные меры по предотвращению ее использования без надобности, необходим инструмент для мониторинга и сравнения частоты кесарева сечения в одной и той же обстановке с течением времени и между разными настройками.
| Кесарево сечение — это жизненно необходимая хирургическая процедура, которая может предотвратить материнскую и перинатальную смертность и заболеваемость. Однако за последние десятилетия использование кесарева сечения как способа родоразрешения выросло до беспрецедентного уровня, с одновременным беспокойством о его последствиях. Чтобы понять, что движет этой тенденцией, а также предложить и реализовать эффективные меры по предотвращению ее использования без надобности, необходим инструмент для мониторинга и сравнения частоты кесарева сечения в одной и той же обстановке с течением времени и между разными настройками.
В 2015 году ВОЗ предложила использовать классификацию Робсона (также известную как классификация из 10 групп) в качестве глобального стандарта для оценки, мониторинга и сравнения частоты кесарева сечения как в медицинских учреждениях, так и между ними. Система классифицирует всех женщин по одной из 10 категорий, которые являются взаимоисключающими и в совокупности полностью исчерпывающими. Категории основаны на 5 основных акушерских характеристиках, которые обычно собираются во всех родильных домах (роды, количество плодов, предыдущее кесарево сечение, начало родов, срок беременности и предлежание плода).
Категории основаны на 5 основных акушерских характеристиках, которые обычно собираются во всех родильных домах (роды, количество плодов, предыдущее кесарево сечение, начало родов, срок беременности и предлежание плода).
Творческое использование значков классификации Робсона в медицинских записях в родильном отделении, Бразилия.
ВОЗ ожидает, что эта классификация поможет медицинским учреждениям достичь :
- Определите и проанализируйте группы женщин, которые вносят наибольший и наименьший вклад в общую частоту кесарева сечения
- Сравните практику этих групп женщин с практикой других подразделений, которые добились более желаемых результатов, и рассмотрите изменения в практике
- Оценить эффективность стратегий или вмешательств, направленных на оптимизацию использования кесарева сечения
- Оценить качество медицинской помощи и практики клинического управления путем анализа результатов по группам женщин
- Оценить качество собранных данных и повысить осведомленность персонала о важности этих данных, их интерпретации и использовании.

Чтобы помочь медицинским учреждениям принять классификацию Робсона, ВОЗ разработала руководящие принципы по ее использованию, внедрению и толкованию, включая стандартизацию терминов и определений.
Это руководство предназначено для медицинских работников, занимающихся уходом за женщинами, поступившими на роды (например, акушеров, медсестер, акушерок), а также для руководителей больниц и органов общественного здравоохранения.
Использование классификации Робсона для понимания повышенного риска кесарева сечения в случае материнского ожирения | BMC по беременности и родам
Среди 14 788 женщин, включенных в этот анализ, 11 797 (79.8%) имели нормальный ИМТ, а 2991 (20,2%) имели ИМТ ≥30 (рис. 1). В группе женщин с ИМТ ≥30 2149 (71,8%) имели ожирение 1 степени (ИМТ [30–35 [кг / м 2 ]), 628 (20,9%) — 2 степени (ИМТ [35–40 [ кг / м 2 ) и 214 (7,1%) были 3 степенью (ИМТ> 40 кг / м 2 ).
Женщины с ожирением чаще были старше 35 лет по сравнению с женщинами с нормальным ИМТ. Женщины с ИМТ ≥30 чаще имели в анамнезе хроническую гипертензию, сахарный диабет и чаще были повторнородящими с анамнезом предыдущего КС, чем женщины с нормальным ИМТ.Более того, женщины с ожирением представляли более высокий уровень медицинского риска в начале беременности по сравнению с женщинами с нормальным весом. Осложнения беременности чаще встречались у женщин с ожирением по сравнению с женщинами с нормальным весом, у которых было значительно больше гестационных гипертензивных расстройств (гестационная гипертензия и преэклампсия) и гестационного диабета (требующих инсулина или простой диеты). Группа материнского ожирения значительно превысила общий GWG, рекомендованный в руководствах. У женщин с ИМТ ≥ 30 преждевременных родов до 34 недель беременности было больше, чем у женщин с нормальным весом.Индукция чаще применялась у женщин с ожирением. Более того, частота индукции была выше для гипертонических гестационных патологий, показаний для плода или материнских показаний по сравнению с женщинами с нормальным весом (Таблица 1).
Таблица 1 Характеристики женщин в соответствии с ИМТ до беременности
Общие показатели CS значительно различались между двумя группами (28,1% для женщин с ожирением по сравнению с 14,1% для женщин с нормальным весом, p <0,001, Таблица 1) .
Что касается распределения по классификации Робсона, женщины с нормальным весом чаще классифицировались в группы 1 (первородящие, одно головное предлежание, самопроизвольные роды, ≥ 37 недель), 2 (первородящие, одно головное предлежание, ≥ 37 недель), 3 ( Повторнородящие, одиночное головное предлежание, самопроизвольные роды, ≥ 37 недель) и 6 (первородящие, одиночное тазовое предлежание) (Таблицы 2, 3).Женщин с ожирением чаще относили к группе 4 (повторнородящие, единичное головное предлежание, ≥ 37 недель, индуцированное или CS перед родами), 5 (повторнородящее, единичное головное предлежание, история одного или нескольких CS, ≥ 37 недель, индуцированное или CS. до родов), 7 (повторнородящие, одиночное тазовое предлежание, включая CS в анамнезе) и 10 (одиночное головное предлежание, <37 недель, включая анамнез одного или более CS) (таблицы 2, 3). Не было обнаружено различий в группах 8 (двойная беременность, включая один или несколько CS в анамнезе) и 9 (одиночная поперечная или косая ложь, в том числе одна или несколько CS в анамнезе) (Таблица 3).
Не было обнаружено различий в группах 8 (двойная беременность, включая один или несколько CS в анамнезе) и 9 (одиночная поперечная или косая ложь, в том числе одна или несколько CS в анамнезе) (Таблица 3).
Таблица 2 Профили кесарева сечения женщин с нормальным ИМТ с использованием классификации Робсона Таблица 3 Профили кесарева сечения женщин с ожирением по классификации Робсона
Профили кесарева сечения женщин с нормальным весом и группы материнского ожирения представлены в Таблице 2 и Таблице 3 соответственно. В каждой группе классификации Робсона женщины с ожирением чаще получали КС, чем женщины с нормальным весом (Таблица 3). Частота CS между женщинами с ожирением и женщинами с нормальным весом значительно различалась для группы Робсона 1 (соответственно 19.1% против 8,7%, p <0,001), группа Робсона 2a (41,3% против 21,7%, p <0,001), группа Робсона 3 (4,7% против 1,7%, p <0,001), группа Робсона 4a (12,1% против 4,3%, p <0,001), группа Робсона 5a (32,9% против 22,4%, p <0,001), группа Робсона 7 (67,6% против 50,4%, p <0,01) и группа Робсона 10 (36,9% против 23,7%, p <0,001).
Категория Робсона 5 (повторнородящие, единичное головное предлежание, история одного или нескольких CS, ≥ 37 недель) внесла наибольший вклад в разницу в частоте кесарева сечения между женщинами с нормальным весом и женщинами с ожирением с разницей в абсолютном значении 8.4%. Этот показатель связан с большим размером группы и более высокой частотой КС у женщин с ожирением. Общая частота кесарева сечения в группе 5а была увеличена для женщин с ожирением по сравнению с группой с нормальным весом: 32,9 и 22,4% соответственно ( p <0,001). Результаты были аналогичными, когда мы разделили CS перед родами (6,8% для женщин с ожирением против 4,8% для группы с нормальным весом, p <0,001, таблица S2) и CS во время родов (26,1% для женщин с ожирением против 17.5% для группы с нормальным весом, p <0,001, таблица S2). Женщинам с ожирением чаще выполнялось кесарево сечение по поводу аномальной частоты сердечных сокращений плода (13,7% против 9,4% для женщин с нормальным весом, p = 0,02) и остановки родов (13,2% против 8,3% для женщин с нормальным весом, p = 0,005, таблица S2). Показатели индукции были выше для женщин с ожирением в группе 5а (33,8% против 22% для женщин с нормальным весом, p <0,001, таблица S2), особенно в отношении гипертензивных расстройств плода, матери и геста.
После корректировки связь между ИМТ матери до беременности и кесаревым сечением до родов в группе 5а не была статистически значимой (aOR = 1,26 CI: [0,76–2,08], поправка на возраст матери, высокий уровень медицинского риска в начале беременность, осложнения беременности, таблица S3), тогда как связь между ИМТ матери до беременности и кесаревым сечением во время родов в группе 5а была статистически значимой (aOR = 1,43, 95% ДИ: [1,07–1,9], поправка на возраст матери, высокий медицинский уровень риска в начале беременности, осложнения и индукции беременности, Таблица S4).
Новорожденные от женщин с ожирением по сравнению с новорожденными от женщин с нормальным весом чаще имели макросомию плода, имели более высокий балл по шкале Апгар <7 через 5 минут и больше переводов в ОИТН или неонатальной реанимации (Таблица 4, Таблица S5).
Таблица 4 неонатальные исходы одноплодной беременности в соответствии с ИМТ до беременности матери
Анализ частоты кесарева сечения
Oman Med J. 2012 Sep; 27 (5): 415–417.
Отделение акушерства и гинекологии, больница Хула, Маскат, Султанат Оман.
* Адрес для переписки и перепечатки запросов: Тахира Казми, отделение акушерства и гинекологии, больница Хула, Маскат, Султанат Оман. E-mail: moc.oohay@arihatimzak
Поступила 30 мая 2012 г .; Принято 2 августа 2012 г.
Эта статья цитировалась в других статьях в PMC.
Введение
H Высокая частота кесарева сечения является проблемой международного общественного здравоохранения.1 Беспокойство по поводу такого увеличения побудило Всемирную организацию здравоохранения рекомендовать, чтобы частота кесарева сечения (КС) не превышала 15%, 2 с есть некоторые свидетельства того, что частота CS выше 15% не связана с дополнительным снижением материнской и неонатальной смертности и заболеваемости.3 Анализ скоростей CS в разных странах, включая первичный против повторяющихся CS и возможные причины этого, дает важную информацию о решении для снижения общей скорости CS. Робсон, 4 предложил новую систему классификации, Систему классификации десяти групп Робсона, чтобы сделать возможным критический анализ в соответствии с характеристиками беременности (). Использованы следующие характеристики:
Таблица 1
10-групповая классификация Робсона.
| No. | Группы | |
|---|---|---|
| 1 | Нерожавшие, одиночные головные роды, самопроизвольные роды> 37 недель | |
| 2 | Нерожавшие, одиночные головные,> 37 недель, индуцированные или CS до родов | Повторнородящий (за исключением предыдущего CS), одиночный головной, спонтанные роды> 37 недель |
| 4 | Повторнородящий (за исключением предыдущего CS), одиночный головной,> 37 недель, индуцированный или CS перед родами | |
| 5 | Предыдущий CS, одиночный головной,> 37 недель | |
| 6 | Все галифеи нерожавших | |
| 7 | Все повторнородящие ягодицы (включая предыдущие CS) | |
| 8 | Все предыдущие многоплодные беременности | |
| 9 | Вся ненормальная ложь (включая предыдущую CS) | |
| 10 | Все одиночные головные, <36 недель (включая г предыдущая CS) |
одиночная или многоплодная беременность
нерожавшая, повторнородящая или повторнородящая с предыдущей CS
головное предлежание, тазовое предлежание или другое неправильное предлежание
Доношенные или преждевременные роды.
спонтанные или индуцированные роды
Эта система классификации использовалась в исследованиях отдельных учреждений, юрисдикционных и национальных реестрах, а недавно и в международных сравнениях.5 , 6 Целью этого исследования было изучение показателей КС в центре третичной медицинской помощи в Омане и провести анализ на основе 10-групповой классификации.
Методы
Это перекрестное исследование проводилось в течение 6 месяцев с июня 2009 г. по ноябрь 2009 г. в больнице Khoula, больнице третичного уровня в Маскате, Оман.Были включены все роженицы, родившиеся в этот период в родильном отделении. Вся соответствующая акушерская информация (роды, способ предыдущих родов, предыдущая CS и показания, срок беременности, начало родов, самопроизвольные или искусственные роды) вводилась в анкету, а затем в Microsoft Excel. Результаты были подсчитаны в конце этого периода. Прежде чем продолжить, было запрошено одобрение больничного комитета по этике и исследованиям.
Результаты
Общее количество женщин, родивших за 6 месяцев, составило 2545, из них роды CS — 518.В целом, показатель CS, рассчитанный для больницы Хула за указанный период, составил 20,3%, (). При анализе КС по классификации Робсона, разные показатели каждой группы были показаны отдельно.
Таблица 2
Общая ставка CS (%) 518/2545 — 20,3%.
| 10-групповая классификация Робсона | Количество CS сверх общего количества женщин в каждой группе | Относительный размер группы (%) | Уровень CS в каждой группе (%) | Вклад каждой группы в общий уровень CS, равный 20.3% |
|---|---|---|---|---|
| Нерожавшие, одиночные головные роды, спонтанные роды> 37 недель | 96/737 | 28,9 (737/2545) | 13 (96/737) | 3,77 (96/1145) |
| нерожавшие, одиночные головные,> 37 недель, индуцированные или CS до родов | 47/58 | 2,2 (58/2545) | 8,1 (47/58) | 1,84 (47/2545) |
| повторнородящие (за исключением предыдущего CS), одиночный головной, спонтанные роды> 37 недель | 33/1236 | 48.5 (1236/2545) | 2,6 (33/1236) | 1,29 (33/2545) |
| Повторнородящие (за исключением предыдущего CS), одиночные головные> 37 недель, индуцированные или CS перед родами | 33/54 | 2,1 (54/2545) | 61 (33/54) | 1,29 (33/2545) |
| Previos CS, одиночный головной,> 37 недель | 173/297 | 11,6 (297/2545) | 58,2 (173/297) | 6,79 (173/2545) |
| Все галифеи нерожавших | 30/33 | 1.2 (30/33) | 90,9 (30/33) | 1,17 (30/2545) |
| Все повторнородящие галифе (включая предыдущие CS) | 37/41 | 1,6 (33/2545) | 90,2 (37/41) | 1,45 (37/2545) |
| Все многоплодные беременности (включая предыдущие CS) | 26/37 | 1,4 (37/2545) | 70,2 (26/37) | 1,02 ( 26/2545) |
| Вся ненормальная ложь (включая предыдущую CS) | 5/5 | 1.1 (5/2545) | 100 (5/5) | 0,19 (5/2545) |
| Все одиночные головные, <36 недель (включая предыдущие CS) | 38/47 | 1,8 (47/2545) ) | 80,8 (38/47) | 1,49 (38/2545) |
Группа 5 (предыдущая группа CS) внесла наибольший вклад в общую оценку CS. Группа 1 (Nullipara, Term, спонтанные роды) имела второй по величине вклад в частоту CS, а затем группа 2 (Nullipara, Term, факультативная CS или после неудачной индукции) заняла третье место.
Группа 5 была дополнительно проанализирована по показаниям CS. Из 173 процедур CS выборочная CS составила 79, а экстренная CS — 94. Частота CS рассчитывалась в каждой группе отдельно, чтобы определить их вклад в общую частоту CS.
Обсуждение
В течение последних 30 лет общественность выражала озабоченность по поводу увеличения показателей CS5. Это повышение было глобальным явлением, время и скорость роста различались от страны к стране, и отмечались различия в ставки сохраняются.7
Уровень CS, зарегистрированный в Австралии8, колеблется от 28% в Тасмании до 33,1% в Квинсленде.9 Этот уровень CS выше, чем в Норвегии (13,9%), 10 аналогичен азиатским странам (27,3%), 11 но ниже, чем сообщалось в США (31,1%). 12 Другое исследование из Ирана сообщило об увеличении с 35% до 40%, 13 в то время как это исследование дало показатель 20,3%, что довольно мало по сравнению с другими отчетами, но все же превышает критерии ВОЗ . По сравнению с другими международными исследованиями, текущие результаты исследования были довольно обнадеживающими.()
Тариф CS в разных странах.
При анализе скорости CS количество выполненных CS должно быть простым для определения, но показатели будет труднее стандартизировать. Должно быть одно основное показание, а не список показаний, с использованием согласованной стандартной иерархической системы.14 Классификация из 10 групп сделала возможным сравнение CS во времени в одной единице и между разными единицами в разных странах5
Как Как показано в этом исследовании, при анализе показателей КС основными группами, способствовавшими общему показателю КС, были группы Предыдущее КС (Группа 5) и Группы Primigravida (Группы 1 и 2), т.е.e, что дает ставку взноса 60%, что аналогично другим исследованиям. 4,6,7. Во всех этих исследованиях на эти 3 группы приходилось 50% или более общей частоты КС. Вклад первичного КС в общую частоту КС при одноплодных доношенных беременностях (Группы 1, 2, 3, 4) составил 40% в этом исследовании, в то время как в других исследованиях частота первичного КС приближалась к 50% 15. показаний на КС в группе первородящих со спонтанными родами (Группа 1) было выполнено 59 КС из 96 после неутешительной кардиотокограммы (КТГ).Очевидно, что эту долю можно снизить за счет уменьшения различий между наблюдателями в интерпретации КТГ путем проведения частых обучающих семинаров для акушерского персонала16. Система STAN играет роль в определении статуса плода во время родов, но для этого необходимы обширная подготовка и опыт17
Результаты исследования показали, что одна треть (33%) от общего числа КС была предоставлена Группой 5 (173 повторных КС из 297 рожениц с предыдущим 1 КС), что немного выше, чем в других исследованиях (четверть от общего количества КС). Скорость CS).7 , 15 Причиной большего вклада группы 5 в общий показатель CS является больший размер семей и повторение CS высокого порядка в Омане. Было видно, что 79 CS из 297 были выполнены из-за указания повтора 3 rd CS, что дает неизбежную фракцию. Вагинальные роды После того, как остальным женщинам было предложено кесарево сечение (VBAC), 32 женщины отказались и выбрали плановую CS, а 186 женщин выбрали VBAC. Успешный VBAC дал 67%, что сопоставимо с международными стандартами.18
Группы 6-10 были небольшими группами с высоким процентом CS. Высокий процент в этих группах был обусловлен неизбежными акушерскими показаниями. По сравнению с другими международными исследованиями, почти все исследования показали сопоставимые результаты в группах 6-10,7 , 8 , 15 , 16
Авторы знают, что впервые показатели КС в Омане были исследовали в соответствии с классификацией из 10 групп в попытке установить, какие клинически значимые группы способствовали увеличению частоты CS с течением времени.
Заключение
Несмотря на то, что общая частота CS в исследовании невысока по сравнению с международными исследованиями, вклад повторных CS составляет 33% от общей скорости CS. Важно, чтобы усилия по снижению общей скорости CS должны быть сосредоточены на уменьшении основной скорости CS. На местном уровне необходимы дополнительные аналитические исследования, основанные на 10-групповой классификации Робсона, чтобы оценить признаки CS в каждой группе.
Благодарности
Авторы сообщили об отсутствии конфликта интересов и финансирования этой работы.
Ссылки
1. van Roosmalen J, van der Does CD.
Кесарево сечение во всем мире. Поиск детерминант. Trop Geogr Med 1995; 47 (1): 19-22 [PubMed] [Google Scholar] 2. Всемирная организация здоровья. Мониторинг неотложной акушерской помощи: справочник. Женева, Швейцария; 2009. [Google Scholar] 3. Althabe F, Belizán JM.
Кесарево сечение: парадокс. (комментарий) .Lancet 2006. Oct; 368 (9546): 1472-1473
10.1016 / S0140-6736 (06) 69616-5 [PubMed] [CrossRef] [Google Scholar] 4. Робсон М.С.
Можно ли снизить частоту кесарева сечения? Лучшая практика Res Clin Obstet Gynaecol 2001.Февраль; 15 (1): 179-194
10.1053 / beog.2000.0156 [PubMed] [CrossRef] [Google Scholar] 5. Робсон М.
Классификация кесарева сечения. Fetal Matern Med Rev 2001; 12: 23-39. 10.1017 / S0965539501000122 [CrossRef] [Google Scholar] 6. Бреннан DJ, Робсон М.С., Мерфи М., О’Херлихи К.
Сравнительный анализ международных показателей кесарева сечения с использованием 10-групповой классификации выявил значительные различия в самопроизвольных родах. Am J Obstet Gynecol 2009; 201 (308): e301-e308 [PubMed] [Google Scholar]
7. Томас Джпаранджоти и Королевский колледж акушеров и гинекологов, подразделение поддержки клинической эффективности.Отчет о результатах национального дозорного аудита кесарева сечения. Лондон; RCOG press, 2001.
8. Ставру Е.П., Форд Дж. Б., Шанд А. В., Моррис Дж. М., Робертс К.Л.
Эпидемиология и тенденции родов с помощью кесарева сечения в Новом Южном Уэльсе, Австралия: популяционное исследование. BMC Беременность и роды 2011; 11: 8
10.1186 / 1471-2393-11-8 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 9. Законы П.Дж., Салливан Э.А. Австралийские матери и дети 2007. 2009. Сидней. [Google Scholar] 10. Колос Т., Хофосс Д., Дальтвейт А.К., Нильсен С.Т., Хенриксен Т., Хэгер Р. и др.Показания к кесареву сечению в Норвегии. Am J Obstet Gynecol 2003. Апрель; 188 (4): 864-870
10.1067 / mob.2003.217 [PubMed] [CrossRef] [Google Scholar] 11. Lumbiganon P, Laopaiboon M, Gulmezoglu AM, Souza JP, Taneepanichskul S, Ruyan P, Attygalle DE, Shrestha N, Mori R, Nguyen DH, Метод родоразрешения и исходы беременности в Азии: глобальное исследование ВОЗ по материнскому и перинатальному здоровью, 2007 г. 08. Ланцет. С. 490–499. [PubMed] 12. МакДорман М.Ф., Менакер Ф., Деклерк Э.
Кесарево сечение в США: эпидемиология, тенденции и исходы.Clin Perinatol 2008. Jun; 35 (2): 293-307, v. V.10.1016 / j.clp.2008.03.007 [PubMed] [CrossRef] [Google Scholar] 13. Яздизаде Б., Неджат С., Мохаммад К., Рашидиан А., Чангизи Н., Мадждзаде Р.
Частота кесарева сечения в Иране, многомерные подходы к изменению поведения поставщиков: качественное исследование. BMC Health Serv Res 2011; 11: 159
10.1186 / 1472-6963-11-159 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 14. Андерсон Г.М., Ломас Дж. Детерминанты увеличения рождаемости после кесарева сечения. N eng j med, 1984; 311; 87-892.[PubMed] 15. Национальный родильный дом Дублина. Ирландия. Ежегодный клинический отчет, Дублин; Национальный родильный дом 2000; 98-100. [Google Scholar] 16. Бернардес Дж., Коста-Перейра А., Эйрес-де-Кампос Д., ван Гейн Х.П., Перейра-Лейте Л.
Оценка согласия между наблюдателями кардиотокограмм. Int J Gynaecol Obstet 1997. Apr; 57 (1): 33-37
10.1016 / S0020-7292 (97) 02846-4 [PubMed] [CrossRef] [Google Scholar] 17. Amer-Wahlin I, Arulkumaran S, Hagberg H, Marsál K, Visser GH.
Электрокардиограмма плода: анализ формы волны ST при внутриродовом наблюдении.BJOG 2007. Октябрь; 114 (10): 1191-1193
10.1111 / j.1471-0528.2007.01479.x [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 18. Руссилло Б., Сьюч М.Дж., Кардинал Л., Брассар Н.
Сравнение показателей попыток родов, успеха VBAC, а также осложнений у плода и матери среди семейных врачей и акушеров. J Obstet Gynaecol Can 2008. 30 (2): 123-128 [PubMed] [Google Scholar]
Robson TGCS — 10-групповая система классификации Робсона
Система классификации групп Робсона 10 (TGCS) — это система классификации, с помощью которой можно сравнивать все перинатальные события и исходы.Система классифицирует всех беременных женщин в одну из 10 групп, которые являются взаимоисключающими и в совокупности всеобъемлющими.
Группы основаны на пяти основных акушерских характеристиках, которые обычно собираются для всех родов: роды, начало родов, гестационный возраст, предлежание плода и количество плодов.
Классификация проста, надежна, воспроизводима, клинически значима и перспективна — это означает, что каждую женщину, поступившую к родам, можно сразу же классифицировать в одну из групп на основе этих нескольких основных характеристик.TGCS Робсона можно использовать для анализа всех событий и исходов родов, а также для учета важных эпидемиологических переменных.
Эта система широко используется во всем мире для анализа кесарева сечения. В 2015 году Всемирная организация здравоохранения (ВОЗ) одобрила TGCS Робсона в качестве глобального стандарта для оценки, мониторинга и сравнения показателей CS в медицинских учреждениях и между ними с течением времени.
В Ирландии программа Robson TGCS была одобрена Институтом акушеров и гинекологов и Программой клинической помощи в акушерстве и гинекологии Службы здравоохранения.
Что для вас может сделать классификация Робсона?
ВОЗ ожидает, что использование Классификации Робсона поможет медицинским учреждениям:
• Выявлять и анализировать группы женщин, которые вносят наибольший и наименьший вклад в общие показатели КС.
• Сравните практику этих групп женщин с практикой других подразделений, которые добились более желаемых результатов, и подумайте об изменениях в практике.
• Оцените эффективность стратегий или вмешательств, направленных на оптимизацию использования CS.
• Оценить качество медицинской помощи и практики клинического ведения путем анализа результатов по группам женщин.
• Оценить качество собранных данных и повысить осведомленность персонала о важности этих данных, их интерпретации и использования.
Классификация Робсона: Руководство по внедрению. Женева: Всемирная организация здравоохранения; 2017. Лицензия: CCBY-NC-SA3.0IGO.
Изображение любезно предоставлено Всемирной организацией здравоохранения Заявление ВОЗ о частоте кесарева сечения Резюме, 2015 г.
Использование классификации Робсона для оценки тенденций кесарева сечения в больницах третичного уровня | Гомати Э.
ЮНИСЕФ. Положение детей в мире, 2013. Нью-Йорк: ЮНИСЕФ. 2013 г. Доступно по адресу http://www.unicef.org/sowc2013/ По состоянию на 23 марта 2015 г.
Всемирная организация здравоохранения. Мониторинг неотложной акушерской помощи: справочник. Женева, Швейцария. 2009 г. Доступно по адресу http://apps.who.int/iris/bitstream/handle/10665/44121/9789241547734_eng.pdf?sequence=1
Althabe F, Belizan JM. Кесарево сечение: парадокс. (комментарий). Ланцет. 2006; 368 (9546): 1472-3.
Робсон М.Классификация кесарева сечения. Fetal Matern Med Rev.2001; 12: 23-39.
Робсон М. Можно ли снизить частоту кесарева сечения? Лучшая практика Res Clin Obstet Gynaecol. 2001; 15: 179-94.
Torloni MR, Betran AP, Souza JP, Widmer M, Allen T., Gulmezoglu M и др. Классификации кесарева сечения: систематический обзор. PLoS One. 2011; 6: e14566
Хартманн К., Эндрюс Дж., Джером Р., Льюис Р., Ликис Ф., Маккой Дж. И др. Стратегии сокращения числа случаев кесарева сечения у женщин из группы низкого риска. Агентство Healthcare Res Qual (США) Rep No.2012; 12 (13): EHC128-EF.
Бетран А.П., Виндевогель Н., Соуза Дж. П., Гулмезоглу А.М., Торлони MR. Систематический обзор классификации Робсона для кесарева сечения: что работает, а что не работает и как это улучшить. Plos One. 2014; 9 (6): e97769.
Всемирная организация здравоохранения, Заявление ВОЗ о частоте кесарева сечения, ВОЗ / RHR15.02, Всемирная организация здравоохранения, Женева, Швейцария. 2015. Доступно по адресу http://apps.who.int/iris/bitstream/handle/10665/161442/WHO_RHR_15.02_eng.pdf?sequence=1
.
Figo WG, Care OM.Рекомендации по применению 10-групповой системы классификации родов с помощью кесарева сечения. Int J Gynaecol Obstet. 2016; 135 (2): 232.
Томас Дж. Аудиторский отчет Национального дозорного органа по вопросам кесарева сечения. Лондонская пресса RCOG. 2001. Доступно на http://orca.cf.ac.uk/93112/1/nscs_audit.pdf
Turcot L, Marcoux S, Fraser WD. Многофакторный анализ факторов риска оперативных родов у первородящих женщин. Канадская группа по изучению ранней амниотомии. Am J Obst Gynae. 1997; 176: 395-402.
Бетран А.П., Гульмезоглу А.М., Робсон М., Мериалди М., Соуза Дж. П., Войдыла Д. и др.Глобальное исследование ВОЗ по материнскому и перинатальному здоровью в Латинской Америке: классификация кесарева сечения. Reprod Health. 2009; 6: 18.
Кейсуке Т., Кассам М. Классификация Робсона по десяти группам: подход единого центра, определяющий стратегии для оптимизации частоты кесарева сечения. Obstet Gynecol Int. 2017: 5648938.
Ray A, Jose S. Анализ частоты кесарева сечения в соответствии с десятигрупповой классификационной системой Робсона и оценка показаний внутри групп. IJRCOG. 2017; 6 (2): 447-51.
Prameela RC, Farha A, Bhanumati P, Prajwal S. Анализ частоты кесарева сечения в стационаре третичного уровня: согласно 10-ти групповой классификации Робсона (TGCS). IOSR Journal of Dental and Medical Sciences. 2015; 14 (2): 46-9.
Национальный институт здравоохранения и передового опыта. Стимулирование родов. 2008 г. Доступно по адресу http://www.nice.org.uk/guidance/cg70.
Leduc D, Biringer A, Lee L. Индукция родов. J Obstet Gynaecol Canada. 2013; 35 (9), 840-57.
Lydon-Rochelle MT, C´ardenas V, Nelson JC, Holt VL, Gardella C, Истерлинг TR.Индукция родов при отсутствии стандартных медицинских показаний: частота и корреляты. Медицинская помощь. 2007; 45 (6): 505-12.
Wood S, Cooper S, Ross S. Увеличивает ли индукция родов риск кесарева сечения? систематический обзор и метаанализ исследований с участием женщин с интактными плодными оболочками. Int J Obstet Gynaecol. 2014; 121 (6): 674-85.
Мишанина Е., Рогозинская Е., Татти Т., Уддин-Хан Р., Хан К.С., Мидс С. Использование индукции родов и риск кесарева сечения: систематический обзор и метаанализ.CMAJ. 2014; 186 (9): 665-73.
Zhang J, Troendle JF, Yancey MK. Переоценка кривой родов у нерожавших женщин. Am J Obstet Gynecol. 2002; 187 (4): 824-8.
Zhang J, Landy HJ, Branch DW. Современные модели самопроизвольных родов с нормальным исходом новорожденных. Obstet Gynecol. 2010; 116 (6): 1281-7.
Ханна ME, Ханна WJ, Hewson SA, Hodnett ED, Saigal S, Willan AR. Плановое кесарево сечение в сравнении с запланированными вагинальными родами при тазовом предлежании в срок: рандомизированное многоцентровое исследование.Ланцет. 2000; 356 (9239) 1375-83.
Rietberg CC, Elferink-Stinkens PM, Visser GH. Влияние срочного исследования тазового предлежания на поведение при медицинском вмешательстве и исходы новорожденных в Нидерландах: анализ 35 453 доношенных новорожденных с тазовым предлежанием. Int J Obstet Gynaecol. 2005; 112 (2): 205-9.
Hehir MP. Тенденции вагинальных родов при тазовом предлежании. J Epidemiol Community Health. 2015; 69 (12): 1237-9.
Дэвисс Б.А., Джонсон К.С., Лалонд А.Б. Развивающиеся доказательства с момента появления термина «тазовое предлежание»: реакция Канады, европейское несогласие и возможные решенияJ Obstet Gynaecol Canada. 2010; 32 (3): 217-24.
Котаска А. Несоответствующее использование рандомизированных исследований для оценки сложных явлений: тематическое исследование вагинальных родов при тазовом предлежании. BMJ. 2004; 329: 1029-42.
Глезерман М. Пять лет до срока тазового предлежания: взлеты и падения рандомизированного контролируемого исследования. Am J Obstet Gynecol. 2006; 194 (1): 20-5.
Популяционное исследование, основанное на данных о 5,323,500 живорождениях
Введение
Частота кесарева сечения (кесарево сечение) является важным показателем для измерения акушерских услуг в любой стране, регионе или учреждении [ 1 ].Во многих странах частота кесарева сечения неуклонно росла за последние полвека. С 1985 г. Всемирная организация здравоохранения (ВОЗ) считала приемлемым уровень кесарева сечения 10–15% [ 2 ]. Частота кесарева сечения превысила 15% во многих странах мира и удвоилась за последнее десятилетие. При необходимости с медицинской точки зрения процедура кесарева сечения может эффективно предотвратить смертность или заболеваемость как у женщин, так и у младенцев. Хотя при некоторых обстоятельствах требуется кесарево сечение, преимущества кесарева сечения по сравнению с вагинальными родами при нормальных неосложненных родах продолжают обсуждаться.Кесарево сечение продолжает приводить к увеличению материнской смертности, материнской и младенческой заболеваемости и увеличению осложнений после родов, а также к увеличению потребности в финансировании, что вызывает вопросы о целесообразности проведения кесарева сечения, которое может не потребоваться с медицинской точки зрения.
ВОЗ подчеркивает: «Необходимо приложить все усилия для предоставления кесарева сечения нуждающимся женщинам, а не стремиться к достижению определенной нормы [ 2 ]». Младенцы могут войти в этот мир одним из двух способов: вагинальными родами или кесаревым сечением, но конечная цель — благополучно родить здорового ребенка.Выше рекомендованного уровня увеличение частоты кесарева сечения больше не связано со снижением смертности или заболеваемости как у ребенка, так и у матери [ 2 , 3 , 4 ].
Кесарево сечение — это хирургическая процедура, связанная с краткосрочными и долгосрочными рисками, которые могут повлиять на здоровье женщины и ребенка. За последние три десятилетия медицинские работники, органы власти, правительства и политики выразили обеспокоенность по поводу увеличения частоты кесарева сечения и потенциальных негативных последствий для здоровья матерей и новорожденных.
ВОЗ рекомендует использовать классификацию Робсона в качестве подходящей системы классификации кесарева сечения, поскольку не существует научно доказанной системы классификации для наблюдения и сравнения частоты кесарева сечения [ 2 ].
Классификация Робсона по десяти группам обеспечивает простой способ сбора информации о частоте кесарева сечения. Применение классификации помогает определить широкие категории беременных женщин, которым можно назначить снижение частоты кесарева сечения [ 5 ].
Статистика из 150 стран показывает, что кесарево сечение во всем мире достигает 18,6% всех рождений. Многим европейским странам удалось контролировать или снизить частоту кесарева сечения в течение определенного периода времени. Такие страны, как Норвегия, Финляндия и Исландия, являются примерами стран, где частота кесарева сечения составляет около 15%. По данным Пилар Бетран и его коллег [ 6 ], в то время как в Южной Америке самый высокий средний уровень кесарева сечения в мире (42,9%), в Африке самый низкий уровень кесарева сечения (7,3%).
В Турции самый высокий показатель в мире, и частота кесарева сечения во многих странах, включая Турцию, продолжает расти. По данным Организации экономического сотрудничества и развития (ОЭСР) в 2016 году, за Турцией следуют Корея, Польша, Венгрия и Италия. Частота кесарева сечения в Турции примерно на 14% выше, чем в Корее, следующей по величине стране; в двух странах частота кесарева сечения составляет 53,2% и 39,4% соответственно.
ОЭСР объясняет причины увеличения кесарево сечения следующим образом: i) увеличение числа первородящих женщин старшего возраста, ii) многоплодная беременность в результате вспомогательной репродукции, iii) управление временем как для врачей, так и для пациентов, iv) предпочтения некоторые женщины [ 7 ].
Врачи могут влиять на выбор способа родоразрешения, поскольку они лучше, чем пациенты, осведомлены о физиологии родов и возможных осложнениях. «Теория спроса, вызванного врачом» Лефевра предсказывает, что врачи могут изменить решение беременных женщин в сторону того, которое они предпочитают [ 8 ].
Будет возможно улучшить «решение о кесаревом сечении», установив области вмешательства и действуя в направлении руководства в зависимости от критериев Робсона.Критерии Робсона классифицируют все роды на десять групп на основе пяти параметров: роды, начало родов, предлежание плода, количество плодов и гестационный возраст [ 9 , 10 ].
Материалы и методы
В этом исследовании мы стремились использовать классификацию Робсона для анализа частоты кесарева сечения в Турции за четыре года подряд. Частота кесарева сечения выражается в процентах, рассчитываемых путем деления количества родов с помощью кесарева сечения на общее количество живорождений.Мы получили показатели кесарева сечения из двух важных источников: i) регулярная демографическая статистика TurkStat [ 11 ] и ii) ежегодные статистические отчеты Министерства здравоохранения (МЗ) [ 12 , 13 ]. Турецкое национальное статистическое агентство (TurkStat или TUIK), из которого берутся обычные жизненно важные статистические данные, является надежным учреждением, аналогичным Destatis (Германия) и Управлению национальной статистики (Великобритания). TurkStat — правительственное агентство Турции, которому с момента своего основания в 1926 году поручено выпускать официальную статистику о населении, ресурсах, экономике, обществе и культуре Турции.Официальное постановление 2012–7413, опубликованное 14 мая 2012 года, сделало оценку беременных женщин в соответствии с классификацией Робсона и обязательной регистрацией в центральной базе данных Департамента по делам женщин и репродуктивного здоровья. В первые шесть месяцев в больницах проводились тренинги на местах и обмен информацией. С начала 2013 года Отделение детей-подростков, женщин и репродуктивного здоровья (CEKUS) контролирует ведение документации на основе провинций. Годовые статистические отчеты Минздрава четко представляют все отчеты больниц в центральный банк данных по классификации Робсона.Турецкие удостоверения личности для новорожденных могут быть выданы только со свидетельством о рождении, предоставленным больницей, в которой проводятся роды. Таким образом, TurkStat может сопоставить запись между свидетельством о рождении и данными больницы во время подачи заявления на удостоверение личности. Теоретически предполагается, что все роды в больнице будут регистрироваться в соответствии с критериями Робсона.
ВОЗ предложила классификацию Робсона в качестве международного стандарта. Таким образом, можно будет отслеживать изменения частоты кесарева сечения с течением времени или сравнивать их на основе учреждений или стран.Согласно рекомендации ВОЗ, классификация Робсона использовалась в более чем 33 миллионах беременностей в 31 стране. В нашем исследовании каждое живорождение в течение четырех лет подряд оценивалось в рамках одной группы системы классификации Робсона. Рассчитывалась частота кесарева сечения для каждой группы Робсона и каждого типа больницы, а также годовые вариации этих показателей. Классификационная группа Робсона приведена в таблице 1.
Таблица 1
Система группировки Робсона для кесарева сечения.
Индукция родов — это искусственное начало родов до их спонтанного начала для доставки фетоплацентарной единицы [ 14 ], и оно отличается от стимуляции родов, демонстрирующих медленное продвижение родов. По данным ВОЗ, допустим любой метод индукции, включая амниотомию, мизопростол, окситоцин, внутрицервикальный катетер Фолея или другие. Женщины, которые вступают в роды спонтанно, а затем получают утеротоники или которым сделана амниотомия для коррекции дистоции или стимуляции родов, не относятся к индуцированной группе и классифицируются как «спонтанные» роды [ 15 ].В нашем исследовании беременные женщины были сгруппированы по классификации Робсона в соответствии с рекомендациями ВОЗ.
В этой статье был проанализирован и количественно оценен текущий статус Турции в выборе типа рождения на основе классификации Робсона. При анализе данных использовались частота и проценты.
Мы также изучили отношения между группами Робсона и типом больницы (государственной или частной). Материалы и данные исследования были получены из открытых источников Минздрава.
Результаты
Ежегодно в Турции происходит около 1,3 миллиона родов. В нашей исследовательской группе за четыре года зарегистрировано 5 323 500 живорождений. Турция предоставляет важный источник информации для оценки статистических данных. Классификация всех живорождений с использованием критериев Робсона представлена в таблице 2. Как видно из таблицы, самой большой группой за все годы является группа R3 с 25,2%, за которой следуют R5 и R1 с процентными долями 23,4% и 22,9% соответственно. .
Таблица 2
Число живорождений и процент от групп Робсона (n = 5 323 500).
1 Результаты распределения частоты живорождений и кесарева сечения по классификации Робсона
Когда мы смотрим на Таблицу 2, цифры для групп Робсона демонстрируют аналогичные тенденции с 2013 по 2016 год. В целом, процентное соотношение групп R1 – R4 изменилось с 67% в 2013 году до 66% в 2016 году. Год за годом количество беременных женщины в группе R5 расширились за счет кесарева сечения в группах R1 – R4. Ставка R5 регулярно увеличивалась с 22,2% в 2013 году до 24,3% в 2016 году.
Распределение беременностей, родившихся с помощью кесарева сечения, по группам Робсона (количество кесарева сечения / количество живорождений%) приведено в таблице 3.Как показано в Таблице 3, 2 764 373 беременных женщины родили путем кесарева сечения в течение 4 лет (частота кесарева сечения 51,9%). Самый высокий уровень кесарева сечения был в группе R5: 1 209 958 из 1 248 500 женщин, родивших с помощью кесарева сечения (96,9%). Когда роды были вызваны лекарственными средствами (R2), частота кесарева сечения почти удвоилась по сравнению с неиндуцированными родами (R1), как показано в таблице 3. В целом за четыре года R2 и R4 (оба являются индуцированными группами) имели частоту кесарева сечения 63,9% и 41,2% соответственно. Группы R1 и R3 имеют такое же клиническое состояние с R2 и R4, за исключением индукции.В этих двух группах частота кесарева сечения составила 33,2% и 12,5% соответственно за четыре года (Таблица 3). Это означает, что индукция играет решающую роль в скорости кесарева сечения.
Таблица 3
Частота кесарева сечения в каждой группе (количество кесарева сечения / количество живорождений,%) (n = 5 323 500).
Процент всех кесарева сечения по группе Робсона представлен в таблице 4. Как показано в таблице 4, самой большой группой кесарева сечения является R5 с 43,8% всех случаев кесарева сечения. Коэффициент кесарева сечения в группах R5 увеличился с 41.7% в 2013 г. до 47,1% в 2016 г. В среднем за 4 года частота кесарева сечения у пациентов в группе R5 составила 43,8%.
Таблица 4
Относительный вклад каждой группы Робсона в общую частоту кесарева сечения (количество кесарева сечения в каждой группе / количество от общего годового кесарева сечения,%) (общее количество живорождений за 4 года n = 2 764 373).
2 Классификация Робсона Частота кесарева сечения в больничных группах
В таблице 5 показано процентное соотношение кесарева сечения в группах Робсона с 2013 по 2016 годы.Среди беременных женщин, обратившихся в больницы, частные больницы имеют самые высокие показатели кесарева сечения. В 2016 году частота кесарева сечения в R1 составила 30,2%; тогда как в R2 она достигла 61,9% за счет индукции. Это говорит о том, что следует пересмотреть то, как и когда вмешиваться в роды, или пересмотреть правила родов.
Таблица 5
Частота кесарева сечения групп Робсона по типам больниц (%).
Группы R1 — R4 за все годы работы в частном секторе здравоохранения имели более высокие показатели кесарева сечения.Значительная часть беременностей произошла в группах Робсона 1–4, которые являются кандидатами на вагинальные роды, за исключением некоторых клинических случаев. Как видно из Таблицы 5, в 2016 г. беременные в группах R1 и R2 рожали в основном путем кесарева сечения в частных больницах (52,6% и 74,4% соответственно). Показатели рождаемости кесарева сечения в государственных больницах тех же групп составили 18,3% и 50,4% соответственно.
Как видно из Таблицы 5, во все годы группа с самой низкой частотой кесарева сечения — это R3, а группа с самой высокой частотой — R5.Как показывают данные за четыре года подряд, каждое первичное кесарево сечение сопряжено с потенциальным риском кесарева сечения при следующей беременности. Из-за этого каждое решение кесарева сечения должно быть записано с определенными критериями в зависимости от руководящих принципов.
Кроме того, когда каждая группа сравнивается по типу больницы, различия разительны и очевидны. В R1, где роды начались спонтанно, доля кесарева сечения в государственных больницах составила 18,3% в 2016 году; тогда как в частном секторе он достиг 52,6%.Как видно из Таблицы 5, процент кесарева сечения в частном секторе, которые являются коммерческими учреждениями, составлял 50%.
Это открытие указывает на то, что предпочтения учреждений, пациентов, врачей или других медицинских работников важны при принятии медицинских решений в отношении метода доставки.
Среди женщин, родивших раньше естественным путем, трудно дать научное объяснение разнице в частоте кесарева сечения в государственном и частном секторах, особенно в группе R3 (6.9% и 27,9% соответственно в 2016 г.). Частота кесарева сечения в группе R5 (бывшее кесарево сечение) в 2016 г. составила чуть более 97%.
Обсуждение
Высокая и растущая частота кесарева сечения, безусловно, вызывает беспокойство, и необходима доказательная информация о том, как и почему частота кесарева сечения увеличилась и что необходимо сделать. В этом исследовании мы попытались продемонстрировать, как классификацию Робсона можно использовать в качестве общей отправной точки для аудита кесарева сечения.Мы также сравнили частоту кесарева сечения в медицинских учреждениях с использованием системы классификации Робсона и обнаружили, что частота кесарева сечения в группе R5 со временем увеличивалась. И мы заметили, что каждое кесарево сечение в группах R1 – R4 добавляло новых кандидатов на кесарево сечение при их последующих беременностях в группу R5, в которой уже была самая высокая частота кесарева сечения (в среднем 96,9% за четыре года).
С одной стороны, и, возможно, это наиболее важно, на решение матери влияют неверная и / или неполная информация и другие факторы окружающей среды.Чтобы положительно повлиять на этот фактор в Турции как на надежном источнике данных, начал вещание уникальный веб-сайт «видео по запросу» (www.annevebebek.gov.tr). Видеоресурсы, основанные на мнениях экспертов, могут быть важным элементом вмешательства в поддержку компетентности матери в вопросах беременности и родов.
С другой стороны, это медицинские работники, которые могут серьезно повлиять на выбор матерью способа родов, поскольку они обладают гораздо большей информацией, чем беременные женщины. Теория спроса, основанная на врачах, предсказывает, что врачи могут повлиять на свое решение на решение, предпочитаемое матерью [ 8 ].
Независимо от обстоятельств и причин Минздрав установил и согласовал правила снижения частоты кесарева сечения. Информация организована таким образом, чтобы охватить все связанные стороны. Для беременных женщин и их родственников, врачей и других медицинских работников проводятся учебные и информационные мероприятия. Кроме того, Минздрав может применять санкции или стимулы для учреждений в соответствии с частотой кесарева сечения и показаниями для кесарева сечения на основе руководящих принципов.
Общие медицинские показания для кесарева сечения включают патологическое предлежание, дистресс плода, выпадение пуповины, предлежание плаценты, разрыв матки, неудачное начало родов, макросомию, преэклампсию и предыдущее кесарево сечение. Без руководств с конкретными стандартами некоторые из этих показаний являются субъективными и изменчивыми для лиц, принимающих решения (врачей или других медицинских работников, включая акушерок) [ 16 , 17 ]. Для более детальной оценки с использованием научно-обоснованного подхода, влияние каждого этапа обслуживания, предоставленного беременным женщинам на основании показаний к кесареву сечению до даты родов, должно быть обследовано врачом в учреждении [ 18 ].
Наш анализ показал, что во всех трех типах больниц у женщин, ранее перенесших кесарево сечение (R5), значительно увеличилась общая частота кесарева сечения. Фактически, частота кесарева сечения в группе R5 оставалась выше 95% в течение четырех лет подряд. Анализ ВОЗ ясно показывает, что если частота кесарева сечения увеличивается, большее количество женщин нуждаются в повторном кесаревом сечении, на что указывает возрастающий вклад группы R5 в общую частоту кесарева сечения с течением времени [ 10 ].
Некоторые исследователи указали, что первородящие люди вносят наибольший вклад в общую частоту кесарева сечения [ 10 ].Мы нашли аналогичные результаты, как видно из Таблицы 3. Эта ситуация особенно заметна в частном секторе.
По словам Лефевра, четыре фактора играют роль в том, что врач предпочитает кесарево сечение. Это финансовые стимулы (кесарево сечение более выгодно), тайм-менеджмент (вагинальные роды требуют больше времени), страх злоупотребления служебным положением и желание посвятить время собственной общественной жизни [ 8 ].
Опять же, отношение медицинских учреждений, особенно частных больниц, можно рассматривать как благоприятное для кесарева сечения, и медицинские работники играют решающую роль в выборе метода родов.Кроме того, социально-культурная инфраструктура врачей и пациентов может выступать в качестве решающего фактора в процессе принятия решений. Поддерживая мнение о том, что частный сектор может увеличить ставки кесарева сечения для более высокой прибыли на основе хирургических процедур, самый высокий уровень кесарева сечения был обнаружен в коммерческих учреждениях частного сектора [ 19 , 20 ].
Мировое исследование, охватившее 24 страны и 373 медицинских учреждения, показало, что по сравнению с вагинальными родами плановое кесарево сечение без медицинских показаний сопровождалось повышенным риском материнских осложнений, даже материнской смерти, госпитализации в отделение интенсивной терапии, переливания крови и гистерэктомия [ 21 ].
Правила, поощряющие вагинальные роды, требуют изменения социальных установок беременных женщин и / или профессиональных привычек медицинских работников. Кроме того, даже для пациенток, планирующих нормальные вагинальные роды, способ родоразрешения может измениться в пользу кесарева сечения в зависимости от предпочтений больниц и / или врачей. Следовательно, для достижения намеченных результатов может потребоваться много времени.
При наличии соответствующих показаний для кесарева сечения права пациенток и плода на естественные роды должны быть защищены.Группам Робсона 1 и 2, которые относятся к группе низкого риска, следует установить приоритеты с реалистичными целями, чтобы снизить частоту кесарева сечения [ 22 ]. Чтобы повысить эту осведомленность, необходимо работать вместе с медицинскими учреждениями, неправительственными организациями, медицинскими палатами (такими как Общество гинекологии и акушерства или Национальная медицинская ассоциация), чтобы «улучшить качество решения о кесаревом сечении». Кроме того, частоту кесарева сечения можно снизить за счет разработки решений, таких как Программа Transform Maternity Care в Лос-Анджелесе, проект Quarisma в Канаде и Испании и проект Linköping University в Швеции, с учетом рабочих процедур всех учреждений [ 23 , 24 , 25 , 26 , 27 , 28 ].
Исследования, направленные на снижение частоты кесарева сечения, обязательно должны быть основаны на научной базе, статистических данных, и информация, полученная таким образом, должна быть выражена на национальных конгрессах и симпозиумах для повышения осведомленности. Вероятно, наиболее важным для процесса является изучение того, как снизить частоту кесарева сечения с помощью пилотных программ, и продемонстрировать это, создав успешную региональную или институциональную модель [ 23 , 25 ]. В высококачественном обзоре глобальной частоты кесарева сечения и исходов для новорожденных, Molina и коллеги сообщили, что частота кесарева сечения от 15% до 20% была связана с оптимальными исходами для новорожденных и относительно низкой частотой родов у матери [ 29 ].Хотя они сообщили, что при частоте кесарева сечения <15%, по всей видимости, наблюдается рост неблагоприятных исходов новорожденных, включая смертность новорожденных, ВОЗ не пересматривала свой целевой показатель с 10% до 15% с 2015 года. ВОЗ также заявила, что если частота кесарева сечения превышает 10%, нет никаких доказательств того, что показатели смертности улучшаются [ 2 ].
В группе низкого риска следует ожидать, что роды начнутся спонтанно. Как было предложено Американским колледжем акушеров и гинекологов (ACOG), два фактора были важны для снижения частоты кесарева сечения: (1) «Не вызывать роды до 39 недель» и (2) «дождаться активной фазы родов». для уменьшения непрекращающегося диагноза родов [ 9 , 30 , 31 ].С другой стороны, Grobman и его коллеги сообщили о более низком увеличении частоты кесарева сечения после индукции по сравнению с нашим исследованием [ 30 ]. Время индукции родов в их многоцентровом исследовании начиналось с 39 недель 0 дней до 39 недель 4 дней, и они не группировали женщин по классификации Робсона. Они также не включали в свое исследование случаи послеродовой беременности. Их исследовательская группа несовместима с Робсоном 1 — Робсоном 4. Поскольку гестационные недели в более поздних группах составляют 37 недель или больше, результаты нашей исследовательской группы отличаются от результатов Гробмана и его коллег.
Соединенные Штаты планируют снизить частоту кесарева сечения в группе низкого риска в среднем до 23,9% в рамках поставленной ВОЗ цели «Здоровые люди 2020» [ 16 ]. Этот показатель превышает 15%, предписанные ВОЗ для любой части мира [ 2 ]. Тот факт, что страны ставят цели на основе своей собственной реальности, увеличит успех их работы в пользу вагинальных родов. В Соединенных Штатах с середины 1980-х до середины 1990-х годов наблюдалось увеличение количества вагинальных родов после кесарева сечения (VBAC) наряду с сопутствующим снижением частоты кесарева сечения.Но со временем количество заявленных серьезных осложнений и сопутствующих исков о халатности привело к снижению VBAC [ 32 ]. Как видно из Таблицы 3, медицинские работники в Турции по-прежнему придерживаются изречения «один раз кесарево, всегда — кесарево», и количество пациентов, перенесших роды с помощью VBAC, остается очень низким.
Службы родовспоможения в Англии установили право женщины выбрать кесарево сечение, даже если в этом нет клинической необходимости, и врачи предлагают проконсультироваться по этому поводу, чтобы помочь им понять относительные риски.В рекомендациях Национального института клинического совершенства (NICE) говорится, что формализация права выбора и получения консультации фактически снизит частоту кесарева сечения, поскольку женщины будут получать более качественные советы. В настоящее время в Англии только 25% живорождений осуществляется с помощью кесарева сечения [ 33 ].
Некоторые исследования показывают, что средняя общая стоимость родов зависит от многих факторов, таких как страховой полис и способ родов [ 34 , 35 ]. В Турции, если больница предпочитает кесарево сечение, государственная компенсация оплачивается гораздо больше, чем родоразрешение через естественные родовые пути.Таким образом, врачи и больницы зарабатывают больше. Таким образом, реформа платежной системы для доставки имеет решающее значение для снижения ставки C-Section. Учреждения медицинского страхования и другие плательщики должны ввести стандарт оплаты, основанный на объективных показаниях, для повышения всесторонних навыков врачей по показаниям родов.
В нашем исследовании мы обнаружили, что классификация Робсона предоставляет важные стандартные данные для оценки частоты кесарева сечения и решений о проведении кесарева сечения больниц, врачей и даже регионов или стран, аналогично результатам Vogel [ 10 ].Растущая группа R5 также свидетельствует о том, что женщины, ранее перенесшие кесарево сечение, становятся все более важным фактором, определяющим общую частоту кесарева сечения.
В Таблице 6 мы суммируем список вмешательств для Турции, направленных на то, чтобы направить все стороны в пользу вагинальных родов. Как видно из таблицы, Минздрав должен играть роль во всех основных принципах, таких как обучение; установление стандартов, стимулов и вмешательств; реорганизация штатного расписания; координирующая инфраструктура управления процессом родов.Другими важными учреждениями и организациями, играющими важную роль в снижении частоты кесарева сечения, являются специализированные ассоциации, университеты и институциональные органы.
Таблица 6
10 лучших вмешательств, рекомендованных для снижения частоты кесарева сечения в Турции.
Заключение
Пугающе высокая частота кесарева сечения требует мониторинга показаний всех кесарева сечения в государственных и частных учреждениях [ 3 ]. Частота кесарева сечения в Турции намного выше, чем в любой стране, а также глобальных рекомендаций ВОЗ.Регулярный мониторинг клинических показаний кесарева сечения в учреждениях с определенными критериями, такими как классификация Робсона, необходим для обеспечения оптимального использования процедуры.
Кесарево сечение, одна из наиболее часто выполняемых хирургических процедур, находится на подъеме во всем мире. Наши результаты показывают, что предпочтения учреждений, пациентов, врачей или других медицинских работников важны при принятии медицинских решений в отношении метода доставки. На пути к совершенствованию решения о кесаревом сечении центральные органы или МЗ могут быть движущей силой для каждого учреждения.Тем не менее, важно показать, как это можно сделать и что это можно сделать с помощью пилотных исследований, чтобы ученые увидели проблему как проблему, которую необходимо решить.
Мы заметили, что стандарты снижения частоты кесарева сечения не были должным образом доведены до всех сторон, таких как врачи, больницы и пациенты в Турции. Поскольку стандарты должным образом не публикуются и не распространяются, больницы и врачи не могут оценить свою собственную практику. Хотя большинство врачей признают высокую частоту кесарева сечения, многие из них считают свою практику адекватной, научной и точной.
Чтобы убедиться в том, что обнаружен один из пяти показаний (дистресс плода, непрогрессирующие или затрудненные роды, несовместимость голова-таз, преэклампсия, макросомия), необходимо клиническое обоснование, основанное на научных данных, для каждого кесарева сечения, которое должно выполняться в R1, Группы R2, R3 и R4.
Изменения затруднены, если поставщики медицинских услуг действуют исходя из своих собственных предпочтений. Следовательно, необходимо установить научно обоснованные стандарты для улучшения решения о кесаревом сечении.Согласно Имаи и Шинго, перед улучшением процесс должен быть сначала стабилизирован, а затем стандартизирован [ 36 ]. Из-за отсутствия стандартизированных процессов оказания помощи при родах наиболее важным фактором для снижения частоты кесарева сечения является получение врачами, медсестрами, акушерками, больницами и даже политиками согласования наилучшего способа родов. -забота. Поскольку руководящий эффект врачей и других специалистов здравоохранения известен, необходимо обеспечить, чтобы эксперты вносили вклад в разработку стандартов для внедрения стандартов в процессах родовспоможения.
Скандинавские страны эффективно поддерживают более высокий уровень вагинальных родов, имея строгие правила. В странах, где есть доступ к высококачественной медицинской помощи по беременности и родам, можно сократить количество кесарева сечения.
Следует выявить проблему более высоких показателей кесарева сечения, возникающую в больницах и по вине медицинских работников, и найти пошаговое решение для каждого препятствия. Наиболее важным фактором в достижении целей является то, что поставщики услуг (как учреждения, так и специалисты здравоохранения) должны быть частью решения.
Чтобы снизить частоту кесарева сечения за счет нормализации вагинальных родов, директивным органам и органам здравоохранения необходимо разработать культуру с систематическим подходом, которая поддерживает и продвигает вагинальные роды. Хорошо продуманная кампания при поддержке всех сторон может уменьшить количество ненужных кесарева сечения, особенно у первородящих женщин.
Наши результаты показывают, что группировка Робсона — лучший вариант для удовлетворения текущих международных, местных или региональных потребностей и что усилия по разработке международно применимой классификации кесарева сечения были бы уместны для развития этого метода.Использование классификации Робсона в качестве глобальной системы классификации кесарева сечения поможет в анализе, скрининге, аудите и сравнении частоты кесарева сечения в разных больницах, странах или регионах, а также поможет создать и внедрить эффективные стратегии специально для достижения рекомендованных ВОЗ показателей кесарева сечения. [ 37 ]. Многоплодные женщины, ранее перенесшие кесарево сечение, становятся все более важным элементом общего числа кесарева сечения. Стратегии или кампании по снижению частоты кесарева сечения и улучшению решения о кесаревом сечении должны включать в себя предотвращение ненужного с медицинской точки зрения первичного кесарева сечения и улучшенный отбор случаев для индукции.Поскольку повторное кесарево сечение является доминирующей причиной, приоритет следует отдавать сокращению первичного кесарева сечения.
В качестве последнего слова мы пришли к выводу, что необходимы научно обоснованные вмешательства и программы или кампании по укреплению здоровья для сокращения числа случаев первичного и повторного кесарева сечения.
Заявление о доступности данных
При необходимости я могу подтвердить имеющиеся данные и материалы по электронной почте. Материалы, описанные в статье, находятся в свободном доступе для любого ученого, желающего использовать их в некоммерческих целях, без нарушения конфиденциальности.
Анализ частоты кесарева сечения в соответствии с системой классификации Робсона — Полный текст
Частота ненужного кесарева сечения вызывает растущую озабоченность в большинстве стран мира. Согласно последнему опросу, каждая пятая женщина в мире в настоящее время рожает с помощью кесарева сечения (КС). Регион Восточного Средиземноморья (EMR) с двадцатью двумя государствами-членами (MS), классифицированный Всемирной организацией здравоохранения, не является исключением в этом отношении. В рамках EMR в Египте самый высокий уровень CS, составляющий 54%, без дальнейшего улучшения показателей материнской и детской смертности в Египте, связь чрезвычайно высокого уровня CS и его потенциальные преимущества подвергались сомнению.Это может свидетельствовать о том, что, хотя необходимое количество КС выполняется для популяции, подверженной риску, частота, превышающая рекомендуемый порог (10-15% по данным ВОЗ), может быть мерой необоснованных КС у здоровых групп населения. Однако определение адекватной частоты кесарева сечения на популяционном уровне — то есть минимальной частоты кесарева сечения по медицинским показаниям, избегая при этом ненужных с медицинской точки зрения операций — является сложной задачей. Различия в общей частоте КС между различными условиями или во времени трудно интерпретировать и сравнивать из-за внутренних различий в больничных факторах и инфраструктуре (первичный и третичный уровень), различиях в характеристиках акушерской популяции (совокупность случаев), обслуживаемых (например,% женщины, родившие предыдущую КС) и различие в протоколах клинического ведения.Это рассматривается как один из препятствий на пути к лучшему пониманию тенденций и основных причин CS. Чтобы предложить и реализовать эффективные меры для достижения оптимальных показателей КС, в первую очередь важно определить, какие группы женщин вносят наибольший вклад в общую частоту КС, и исследовать основные причины тенденций в различных условиях. Как и во многих развивающихся странах, в медицинских учреждениях Египта нет такой стандартизированной международно признанной системы классификации для последовательного и ориентированного на конкретные действия мониторинга и сравнения показателей CS на базе учреждений.
Политики и организации здравоохранения высказали предположение о необходимости такой системы классификации, которая могла бы наилучшим образом отслеживать и сравнивать показатели CS стандартизированным, надежным, последовательным и ориентированным на действия образом. ВОЗ предложила систему классификации Робсона в качестве глобального стандарта для оценки, мониторинга и сравнения частоты кесарева сечения в медицинских учреждениях с течением времени и между учреждениями. Он классифицирует женщин по 10 группам на основе их акушерских характеристик (количество детей, предыдущий CS, срок беременности, начало родов, предлежание плода и количество плодов) без необходимости показания для CS.Это дает возможность оценивать распространенность КС среди различных групп женщин, сравнивать данные между учреждениями, учиться друг у друга и разрабатывать стратегии для достижения лучших результатов посредством цикла аудита и обратной связи. Эта классификация имеет клиническое значение и позволяет категоризировать женщин проспективно, что, в свою очередь, позволяет проводить и оценивать вмешательства, нацеленные на конкретные группы. Некоторые исследования показали, что если эта классификация используется на регулярной основе, она может дать критическую оценку для изменения практики.
Цель: Цель исследования состоит в том, чтобы оценить, проанализировать и сравнить CSR участвующей больницы в течение трех месяцев в соответствии с системой классификации 10 Group Robson
Больницы-участники
1: Университетская больница Айн-Шамс 4: Учебная больница Матария 4: Шатби Александрийская больница 5: Университетская больница Бенха 6: Больница Ахмеда Махера 7: Больница Эль-Галаа 8: Александрийская больница 9: Больница Бехира 10: Больница Мения 11: Луксорская больница 12 : Больница Нада 13: Больница Рофайда
Дизайн исследования: будет проведено проспективное перекрестное исследование для внедрения классификации Робсона в акушерских отделениях участвующих больниц.Руководство по внедрению Робсона будет использоваться в качестве руководства для исследования.
В исследуемую популяцию будут включены все живорожденные и мертворожденные женщины со сроком гестации не менее 28 недель при от. Из каждой участвующей больницы будут назначены два исследователя, которые будут оказывать постоянную поддержку в течение периода исследования. Участники будут приглашены на вводный семинар по внедрению Классификации Робсона координаторами исследования. Переменные, необходимые для отнесения женщин к группам Робсона, будут собраны с помощью предварительно разработанной проформы.Эти переменные будут использоваться для классификации каждой женщины в группы Робсона с помощью блок-схемы. Собранная информация будет проанализирована в таблице Excel, чтобы завершить группировку вручную или с помощью автоматического калькулятора. Результаты каждой группы будут статистически проанализированы после ввода данных в отчет и будут отправляться ежемесячно по электронной почте.

 Спонтанная родовая
Спонтанная родовая
 Тазовое предлежание плода, в том числе
Тазовое предлежание плода, в том числе
